特邀作者:北京安贞医院 刘巍 高雅楠
冠脉栓塞是导致急性冠脉综合征(ACS)的少见病因之一。尽管目前有冠脉栓塞相关的病例报道,但该病因在实际临床中诊断率仍较低。近期一项回顾性研究证实约3%的ACS由冠脉栓塞导致。了解这类患者人群的特征并给予适当管理对于改善患者预后具有重要意义。在最新一版的JACC cardiovascular intervention杂志中,发表了有关冠脉栓塞的综述。
冠脉栓塞的类型: 直接栓塞,反常栓子栓塞,医源性
冠脉栓塞可分为以下三种类型:直接性、反常栓子以及医源性。不同类型间有一定重叠。
直接性冠脉栓塞
栓子一般起源于左房、左室或肺静脉;主动脉瓣或二尖瓣心内膜炎也可产生栓子。心源性肿瘤是少见病因之一。临床上约1.5%的冠脉栓塞患者有感染性心内膜炎,尸检发现约60%的冠脉中存在微小栓子。尽管目前尚无研究探索冠脉栓塞的危险因素,二尖瓣心内膜炎、真菌或葡萄球菌感染患者中体循环栓塞更为常见。
反常的冠脉栓塞
栓子可由未闭合的卵圆孔、房间隔缺损处或肺动静脉畸形经静脉循环进入全身体循环,继而进入冠状动脉。栓子大多起源于深静脉。有卵圆孔未闭(PFO)和肺栓塞的患者死亡率较无PFO的患者高10倍,这可能是由于反常性栓子进入冠脉或脑循环。经皮闭合PFO治疗可使这类患者显著获益。
医源性冠脉栓塞
接受心胸手术、介入治疗尤其是冠脉旋切或主动脉瓣、二尖瓣成形术时所用的手术器材常为医源性冠脉栓塞的栓子来源。当导管肝素化不充分或未常规进行冲洗时,导管内可能会形成栓子。冠脉介入治疗是目前导致医源性冠脉栓塞的主要原因。对于患退行性主动脉瓣疾病的患者来说,即使是诊断性冠脉造影也有可能导致瓣膜碎裂形成栓子。
冠脉栓塞的发病率
冠状动脉的解剖结构在一定程度上对发生栓塞事件起一定的保护作用。与冠状动脉相比,颈动脉或远端体循环与左室流出道更接近线性,因此起源于左房或左室的栓子更易进入颈动脉或末梢循环中。
冠脉栓塞的诊断标准
对首次发生急性心梗的患者进行统计发现约3%的患者由冠脉栓塞导致。明确或可疑冠脉栓塞的诊断标准见表1。发生冠脉栓塞的大多患者有房颤(73%),心肌病或瓣膜病也较为常见。约15%的患者多支冠脉栓塞。约1/5的患者同时有体循环和冠脉栓塞。研究显示,起源于心脏的栓子,约1/3来源于左心耳,其次为感染性心内膜炎。长期随访时发现10%的患者有血栓栓塞的再发(4% 冠脉栓子,6%中风),多数的复发事件患者有潜在的房颤,冠脉栓塞组10年新性死亡的发生为50% ,而无栓塞组心性死亡为低于10%。

急性冠脉栓塞的诊断和管理
行冠脉造影之前,仅凭临床表现很难区分急性冠脉栓塞和动脉粥样硬化所致ACS。因此对于所有怀疑ACS的患者均应早期给予抗血小板、镇痛治疗以及紧急冠脉造影。冠脉栓塞的造影常表现为血栓负荷较重,如图1A。远端常常有小栓子。多支冠脉存在充盈缺损提示冠脉栓塞。尽管某些患者血栓负荷较重且无潜在冠脉粥样硬化,但大多数的患者可能存在(旁观者)血管粥样硬化,使得诊断更为困难。
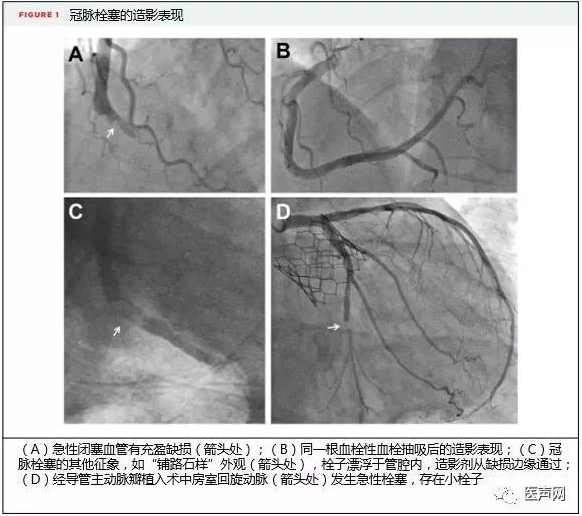
血栓负荷较重时可考虑血栓清除抽吸。但由于有些试验显示STEMI患者行血栓抽吸后无显著获益,且增加术后卒中风险,因此该治疗目前仍有争议。而meta分析则证实某些血栓负荷较重的患者行血栓抽吸后尽管卒中风险有一定提高,但心血管源性死亡率却显著下降。使用血栓抽吸器械Angiojet(波士顿科学)可明显增加移除栓塞物质和恢复血流的有效性。
行血栓抽吸后若血流恢复正常且造影无异常表现,可行血管内超声(IVUS)或光学相干断层成像(OCT)评估血管发生斑块侵蚀或栓塞的可能性。对于造影表现正常的动脉,无需球囊成形或植入支架。
抽吸有时无法吸出全部栓子,后续的抗血小板和抗凝治疗也是非常必要的。低分子肝素、GPIIb/IIIa制剂或比伐卢定可溶解远端栓子,低灌注的远端血管效果尤为显著。但对于某些存在反常血栓的患者,这些药物可能无效。
紧急处理过后,明确栓子来源是非常必要的。存在反常血栓的患者可行右心导管检查心房之间有无异常通道。经胸心脏超声(TTE)可以检出左室栓子,而经食道超声(TEE)则可检出左心耳处血栓。无论是TTE还是TEE均能发现房间隔之间异常通道以及PFO。对于左室或左心耳存在血栓的患者,即使CHADS2或CHADS2-VASc评分并未达标也应给予抗凝治疗。左心耳封堵装置在冠脉栓塞疾病中的价值目前尚无研究证实,但对于无法长期口服抗凝药的患者来说,左心耳封堵可作为一种替代选择。
冠脉栓塞患者需要检测血栓形成倾向吗?
血凝块的形成至少需满足Virchow三联征中的两项。
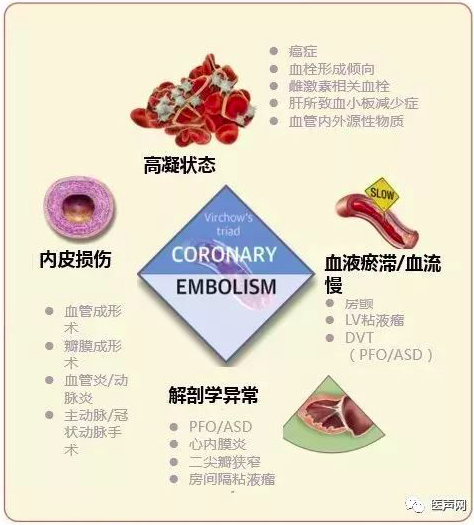
高凝状态会增加栓塞风险,但血栓形成倾向检测却很少作为冠脉栓塞的诊断性工具之一。遗传性血栓形成倾向的发病率约为5%。但研究表明具有遗传性血栓形成倾向的人群静脉栓塞风险虽较高,但动脉栓塞风险并未增加。常规血栓形成倾向检测多数情况下并不影响抗凝策略的选择。但若需要更换抗凝策略,可考虑行该检测。
对于大多数冠脉栓塞患者来说,若出血风险较低且无可逆危险因素,推荐长期口服抗凝药。栓塞事件再发风险为10%,因此血栓倾向检测阴性可能并不可靠,因为监测试验仅能检测出已知的变异。对于长期口服抗凝药出血风险较高的患者,血栓形成倾向检测对于评估患者再次栓塞风险以决定是否继续应用口服抗凝药有一定的价值。
调查显示年龄<50岁的卒中患者中约20%由血栓性疾病导致,年龄<35岁的患者中该比例更高。因此推荐年龄<45岁的隐源性卒中患者检测血栓形成倾向,但目前并无研究证实该检测可以改善患者预后。
哪些人群需要进行抗凝治疗?治疗多久?
有可逆危险因素(表2)的患者常规进行3个月的口服抗凝药治疗。特发性血栓栓塞或产后高凝状态患者长期口服抗凝药可有获益。房颤患者栓塞复发率约10%,若无禁忌症,均推荐长期口服抗凝药。对于其他无持续存在高凝危险因素的冠脉栓塞患者,推荐口服抗凝药3个月。

抗凝治疗包括华法林或新型口服抗凝药,而非抗血小板药物。植入支架的患者情况较为复杂,通常推荐三联或单联抗血小板药物联合口服抗凝药如华法林或氯吡格雷。若无以上指征,临床医生可根据患者出血风险和远期栓塞风险给予适当治疗。
冠脉栓塞检测的三条经验
详细询问病史和体格检查,评估患者暂时或持续性栓塞风险
监测患者有无房颤,尤其是阵发性房颤
行TEE评估有无左心耳血栓或自发性造影剂潴留,PFO、房间隔缺损患者提示高凝倾向
冠脉栓塞治疗的七条经验
低出血风险的房颤患者应长期口服抗凝药,无需考虑CHADS2-VASc评分
低出血风险的复发冠脉栓塞患者应长期口服抗凝药
有可逆栓塞高危因素的患者在解决冠脉栓塞后应接受3个月的口服抗凝药治疗
有持续栓塞高危因素的患者应长期口服抗凝药
行PCI的患者在接受抗凝治疗的基础上需加用抗血小板药
冠脉栓塞患者无需常规检测血栓形成倾向
若患者出血风险较高或患者不愿长期口服抗凝药,血栓形成倾向检测可协助患者再发栓塞的危险分层