作为医学界的“光学活检”,OCT开创了冠脉动脉腔内影像检查的里程碑,且近年来发展更加迅速,不断更新和升级。
如何使OCT更精准地指导PCI治疗?严道医声特邀哈尔滨医科大学附属第二医院候静波教授,为我们解读“七步法”:

候静波教授在刚刚召开的OCC2019上作《OCT指导PCI精准治疗——“七步法”》精彩讲座
何谓“七步法”?
OCT指导PCI精准治疗“七步法”主要由介入前评估、支架植入以及支架植入后评估这三部分组成。
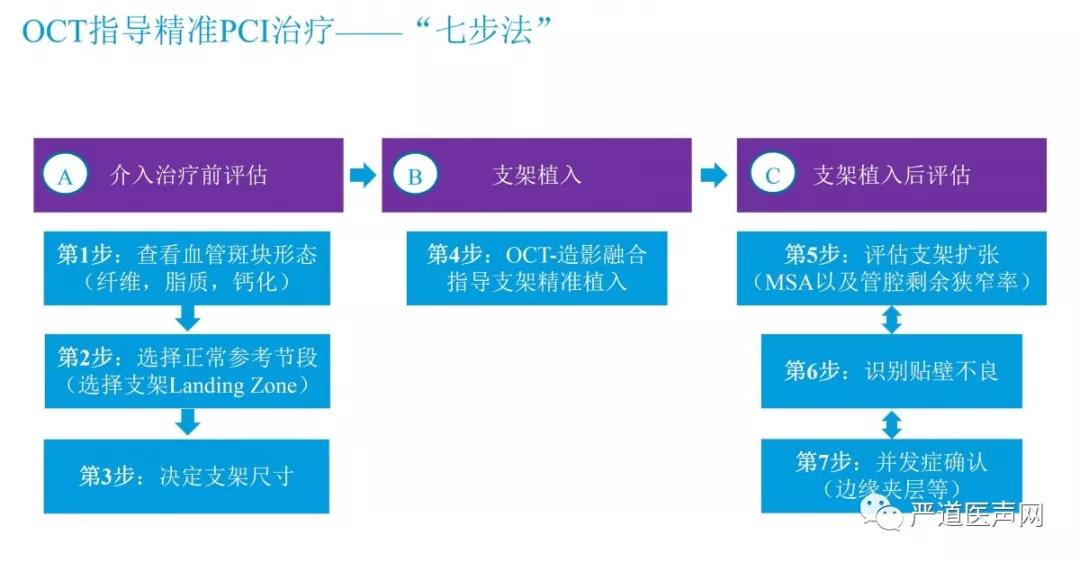
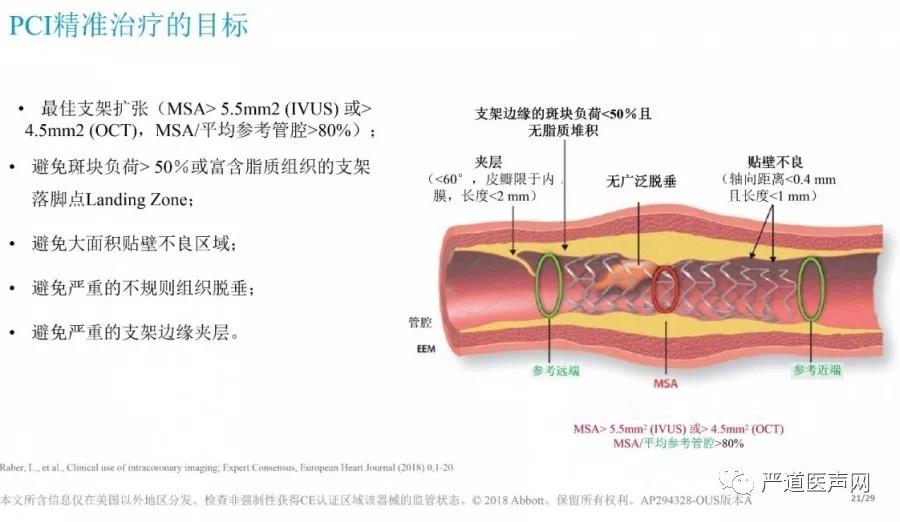
第一步:查看血管斑块形态
首先,我们通过OCT观察血管是否可以观察到内膜、中膜及外膜。如果能观察到,则说明是正常血管或纤维斑块;如果不能,观察信号变化来自哪里。如果信号来自管腔一般是红色血栓或白色血栓,如果来自管壁,一般为脂质斑块或钙化斑块。
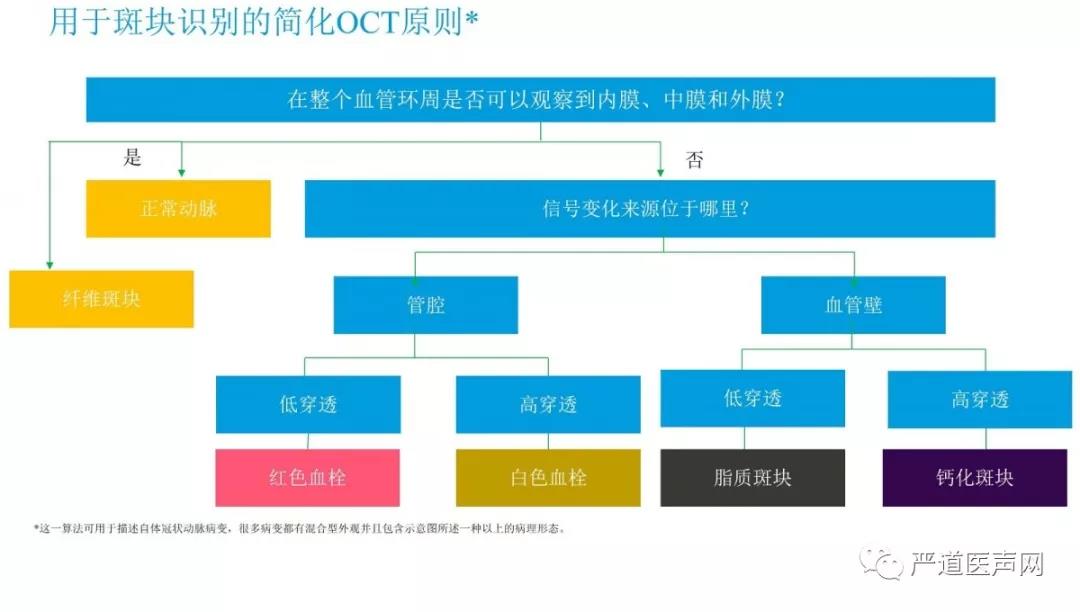
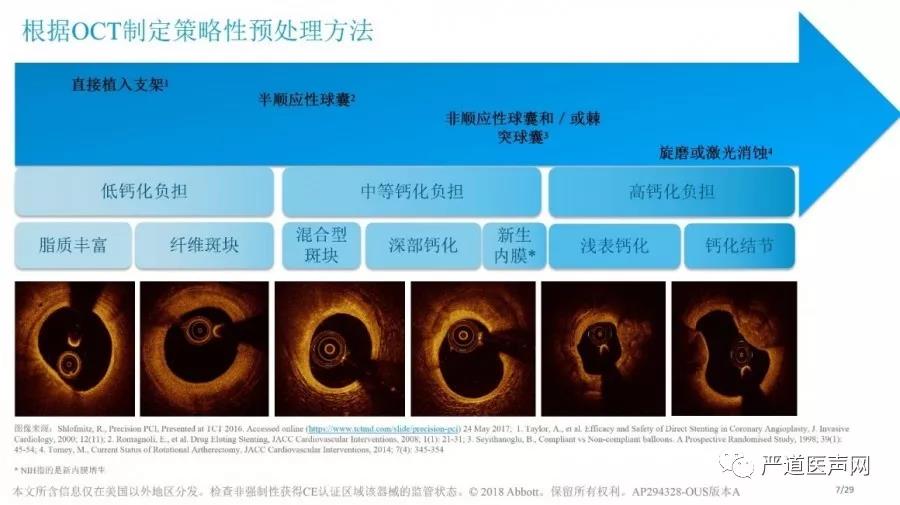
通过OCT我们将斑块分为纤维斑块、脂质斑块和钙化斑块这三种类型,明确斑块性质对于制定PCI手术策略是非常有指导意义的:
➛ 对于钙化程度较低的斑块,可以考虑直接植入支架;
➛ 对于中等钙化程度的斑块,建议常规半顺应性球囊预扩张病变;
➛ 对于高度钙化斑块则应该考虑棘突、切割球囊或旋磨等技术对病变进行预处理。
第二步:选择正常参考节段
得益于OCT每秒20~36mm的高速扫描,仅需2~3秒左右即可得到被测血管的完整影像数据,通过OCT图像可以清晰看到病变部位的情况,并在病变部位微调远端及近端参考血管的位置,选择可以支架落脚点(Landing Zone)的正常血管段,一定要避免将支架落脚点(Landing Zone)选择在易损斑块位置,否则可导致支架边缘夹层等并发症。
如图中所示,B点处管腔已经为正常值,但是OCT图像显示6-12点方向富含脂质斑块,通过微调选择A点为相对正常的血管可以作为支架落脚点,而支架长度仅仅增加了2mm。

第三步:决定支架尺寸
支架直径: 在大多数情况下我们都能在OCT上清晰观察到EEL(外弹力膜),通过测量EEL到对侧EEL的距离得到参考血管直径,建议选择支架的直径=参考血管直径-0.25mm或参考血管直径向下舍入到直径最为接近的支架。
当观察不到EEL时,则通过测量管腔到管腔的距离来确定参考血管直径,此时选择支架直径=参考血管直径+0.25mm或参考血管直径向上舍入到直径最为接近的支架。
支架长度:当选定病变的下载两端的支架落脚点(Landing Zone)后,支架的长度OCT设备将会自动计算。
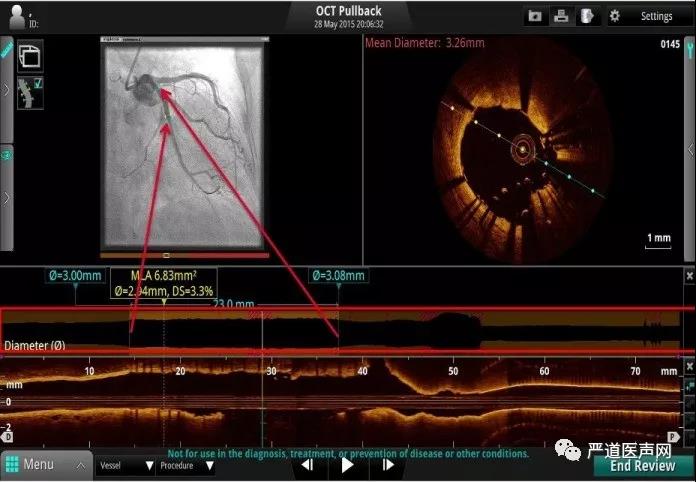
第四步:OCT造影融合指导支架精准植入
通过OCT造影融合技术实现了OCT与DSA画面的同步,从而大大保障精准的支架植入,在这项技术诞生之前术者只能将两个画面在大脑中自行“融合”, OCT-造影融合技术大大降低了术者的决断时间。
第五步:评估支架扩张
由于血管一般都是TAP形状的,另外每遇到重要的分支血管的直径将会发生较大的变化, 判断支架扩张的情况,我们一般将支架分为远段和近段两半进行评估:
远端评估:支架远端边缘如果AS≥20%则需要进一步后扩张处理。
近端评估:支架近端边缘如果AS≥20%则需要进一步后扩张处理。
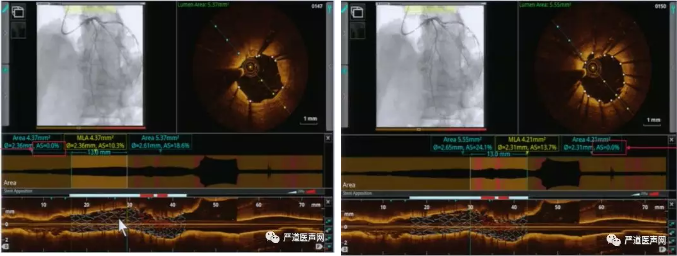
第六步:识别贴壁不良
OCT系统根据支架贴壁不良程度,自动使用三种颜色表示:红色(>300μm),黄色(200~300 μm),白色(<200 μm),能快速直观地显示支架贴壁不良的整体情况。如果有贴壁不良,则根据红色的部分的长度选择长度和直径合适的后扩张球囊进行精准后扩张。

第七步:并发症确认
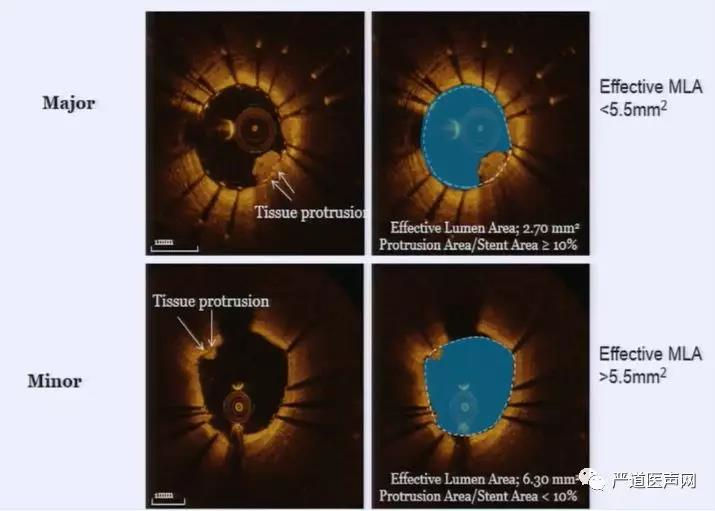
OCT对于并发症的鉴别方面最主要分为两点:组织脱垂与边缘夹层。对于组织脱垂来说,如果组织脱垂面积占支架面积10%以上则需要后扩张处理,反之则无需处理,不影响远期预后。
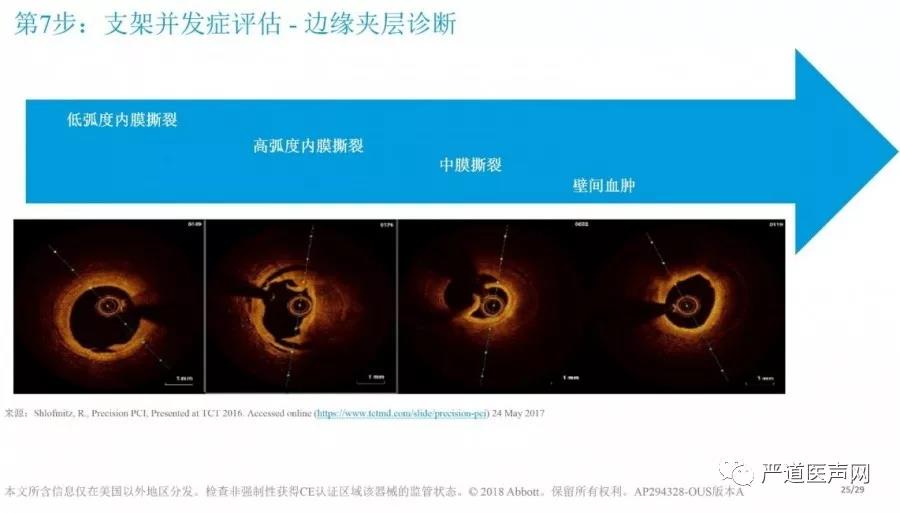
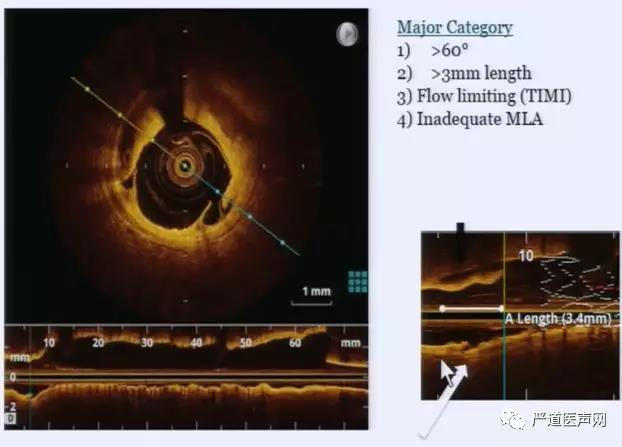
对于边缘夹层来说,如果夹层累及到中膜及平滑肌细胞层时,建议早期植入支架避免大血肿发生,只累及到内膜的边缘夹层则无需植入支架。
以上七步法的每个步骤每个细节和注意要点都是为了保证实现PCI精准治疗,提升PCI术后即刻及远期的预后。
『对话』专家视点
消除误区,在OCT的指导下做到对手术胸有成竹
严道医声网:您觉得“七步法”对于PCI 精准来说有什么意义?
候静波教授:
“七步法”结合了既往大多数RCT研究结果以及专家共识,如Ilumin系列研究、欧洲影像学专家共识等,系统性、步骤性地阐述了如何应用OCT进行标准化的术前病变识别、制定介入策略、支架直径及长度的选择、评估支架贴壁情况、夹层的处理策略等重要介入环节。
在过去,OCT初学者往往只知道OCT分辨率高,不断地锻炼自己的读图技巧,但他们却不知道如何把影像学内容与临床操作相结合,真正地去精准化PCI。另外对于有经验的术者来说,每个人对于影像学指导介入的理解标准也各不相同,存在认识上的不统一。
所以,我们希望“七步法”的推广能真正意义上消除临床介入领域中的一些误区,为中国OCT指导精准PCI介入治疗提供一个标准和规范,让初学者了解高精度的影像信息对于介入的指导意义,更让广大OCT爱好者能统一认识,真正将OCT的临床获益发挥到最大。
严道医声网:哈尔滨医科大学附属第二医院作为全球领先的OCT 中心,OCT 使用率非常高,常规都是用在哪些方向?
候静波教授:
我们中心去年完成了超过2100余例OCT检查,900余例IVUS检查,而我们PCI总量约7400例,很多患者同时接受了两种腔内影像学检查。
这些年,OCT在我院的发展从强制术者去做,逐步发展到了术者自己认识到OCT对介入的巨大指导意义,渐渐养成了习惯,造影无法解释的疑惑都会自发性地去用OCT来帮助判断,所以也就完全不需要强制去推广了。
我们中心应用OCT最多的是ACS患者。去年1400多例急诊PCI患者我们都采用常规抽栓,有90%的病人我们都使用OCT进行检查,通过OCT鉴别斑块性质再决定是否要植入支架,我们有40%的急诊患者得益于OCT检查而避免了不必要的支架植入,只需进行抗栓治疗。
另外一部分OCT主要应用在复杂病变或造影不能明确判断的病例,如左主干末端、分叉、钙化病变等。OCT观察钙化的敏感性相当高,通过OCT来判断预扩张的效果、切割球囊是否切开钙化环,确认充分的病变预处理后再送入支架。左主干开口部位仍以IVUS检查为主,但左主干末端病变我们建议OCT检查, OCT可以很好帮助我们评估LCX或LAD开口的情况,帮助我们制定正确的治疗策略,同时3D-OCT可以很好帮助我们确认支架是否造成嵴移位或支架堆积。
第三部分是PCI术后随访患者,如支架内再狭窄,临床上很多时候会不假思索就用药物球囊去治疗,我们建议先做OCT检查,判断斑块性质是动脉粥样硬化还是内膜增生亦或是激化血栓,再考虑用棘突球囊、切割球囊还是高压球囊去扩张,扩完了再用OCT观察内膜情况,如果光滑平整就考虑药球治疗,如果有严重夹层则还是需要支架治疗。所以我们应当避免一开始就药球治疗一刀切的错误观念,坚持用OCT来指导PCI治疗策略,真正做到个体化精准治疗,这才是对患者的负责。
很多介入大夫说OCT增加了医疗费用,我认为很多时候单凭造影结果决定治疗策略反倒增加医疗费用,就比如支架内再狭窄患者在不明确斑块性质的时候就盲目使用药物球囊,几个月后患者因为血栓、再狭窄等原因再次入院后怎么办?
严道医声网:您认为OCT 会引领PCI 进入精准时代吗?
候静波教授:
无论从我国医疗环境还是救死扶伤的本质出发,都是时候向临床介入大夫呼吁精准PCI了!用造影和OCT指导得到的治疗策略很多时候是不一样的,而我们已经知道OCT是金标准,
就应该用OCT帮助我们去做出正确的决定。介入治疗本身就是有创的、将异物植入人体的,且伴随着很多并发症风险的复杂手术,我们应当谨慎对待每一次的策略制定和治疗手段,在OCT的指导下做到对手术胸有成竹,对患者问心无愧。