
【据《European Heart Journal - Cardiovascular Imaging》2022年9月报道】:TAVI术后生物瓣膜功能障碍及衰败的发生率、原因、关系及结局。(作者Christian Nitsche等)
无论对于外科高危、禁忌的主动脉瓣狭窄患者,TAVI是被推荐的治疗方式。大规模研究亦证实对于中低危患者TAVI治疗不劣于SAVR,因此对于≥75岁(欧洲)、≥65岁(美国)重度症状性主动脉瓣狭窄、合适的解剖患者,推荐进行TAVI治疗,但为患者全生命周期考虑,瓣膜耐久性是非常关注的问题。因生物瓣膜功能障碍(Bioprosthetic valve dysfunction,BVD)是瓣膜寿命的主要决定因素。
研究者通过观察自2007年至2020年共1047名进行TAVI治疗的患者并进行随访。根据VARC-3定义,BVD分为:1.结构性瓣膜毁损(structural valve deterioration,SVD)2.非结构性瓣膜功能障碍 (non-structural valve dysfunction,NSVD):瓣周反流/中心性反流、瓣膜位置/尺寸不佳、人工瓣膜不匹配PPM 3.瓣叶血栓 4.心内膜炎;生物瓣膜衰败(bioprosthetic valve failure,BVF)定义为1.结构性瓣膜毁损相关的瓣膜功能障碍2.主动脉瓣再干预/手术 3.瓣膜相关的死亡。结果显示:整体队列中,TAVI术后NSVD发生率为6.5%(发生原因分别为PVL 61.8%、PPM 25%、瓣膜移位/栓塞13.2%),连续超声队列中83名患者发展为BVD(发生率8.4%/瓣膜-年),中位BVD发生时间为12月,研究者发现TAVI术后早期瓣膜功能障碍更常见,术后第1年内的发生率为9.9%/瓣膜-年,1年后瓣膜功能障碍的发生率相对降低为4.8%/瓣膜-年。BVD发生原因分为NSVD73.5%、SVD15.7%、血栓形成9.6%、心内膜炎1.2%。但中期BVD发生主要由于SVD47.8%、NSVD39.1%(图1)
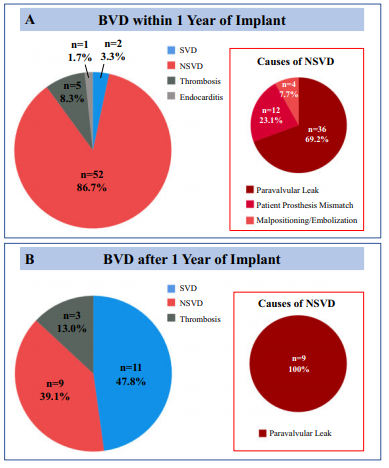
图1 自瓣膜植入,早期及中期BVD发生原因的分类
单因素分析显示发生BVD易感因素为瓣中瓣手术、出院前平均跨瓣压差、基线平均跨瓣压差及EuroSCORE II,且瓣中瓣手术亦与BVF发生独立相关。NSVD与死亡独立相关(校正HR1.86,95%CI1.24-2.79,P=0.003)。本研究中植入TAVI的患者平均预期寿命为8.1年,本研究将患者分为3个亚组:预期寿命<6.85岁,预期寿命6.85~9.7岁,预期寿命>9.7岁,各组间BVD的发病率和病因无明显差异;校正EuroSCORE II评分后在预期寿命<6.85岁、6.85-9.7岁组里,BVD和BVF与死亡率增加有关,预后的独立预测因素有糖尿病、男性、较低血红蛋白(图2)。
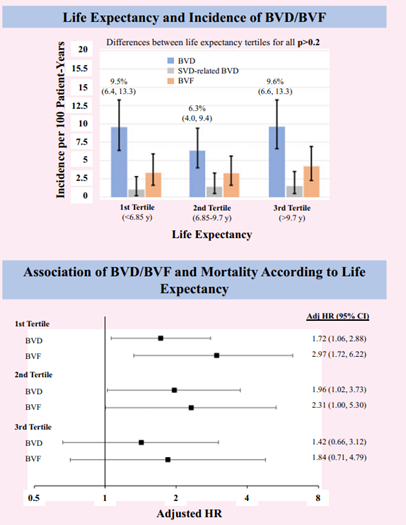
图2 TAVI术后预期寿命与BVD/BVF的发生
该研究中TAVI术后超声随访1年BVD的总发生率为8%/瓣膜-年,BVD的发病率和原因在预期寿命不同的各组相似。表明TAVI可以安全地应用于预期寿命较长的低风险患者,年轻低风险患者TAVI长期耐久性仍是未来仍需探讨的问题。
郑州大学第一附属医院心内科 胡彩娜 报道
Eur Heart J Cardiovasc Imaging, 2022; jeac188.

扫描二维码,马上进入“瓣月谈”