

中国冠状动脉慢性闭塞病变介入治疗俱乐部(CTOCC)发起人葛均波院士
&
欧洲CTO俱乐部主席Gerald S. Werner教授
2021年ACC/AHA/SCAI冠脉血运重建指南更新后对CTO-PCI的推荐等级降至IIb类:解剖结构合适的难治性心绞痛患者在治疗非CTO病变后,CTO-PCI改善症状的获益不明确。该指南一经公布,将CTO-PCI的获益与风险推上了舆论高潮。
与此同时,美国相关研究数据也显示逆向CTO-PCI与较高的并发症风险相关。
2022年12月17日,第七届逆向介入治疗CTO高峰论坛在广州以线上线下相结合的形式圆满举办。期间,复旦大学附属中山医院葛均波院士和Gerald S. Werner教授围绕上述话题带来精彩讲课,并分析了世界CTO-PCI技术的前沿发展。
RPR-CTO
葛均波:CTO-PCI从循证到临床,客观地看待阴性结果
逆向会2022
葛均波院士结合近10年来的循证证据,辩证地解读了CTO-PCI的临床意义。
RPR-CTO

1.CTO-PCI成功与否,对预后影响如何?
RPR-CTO
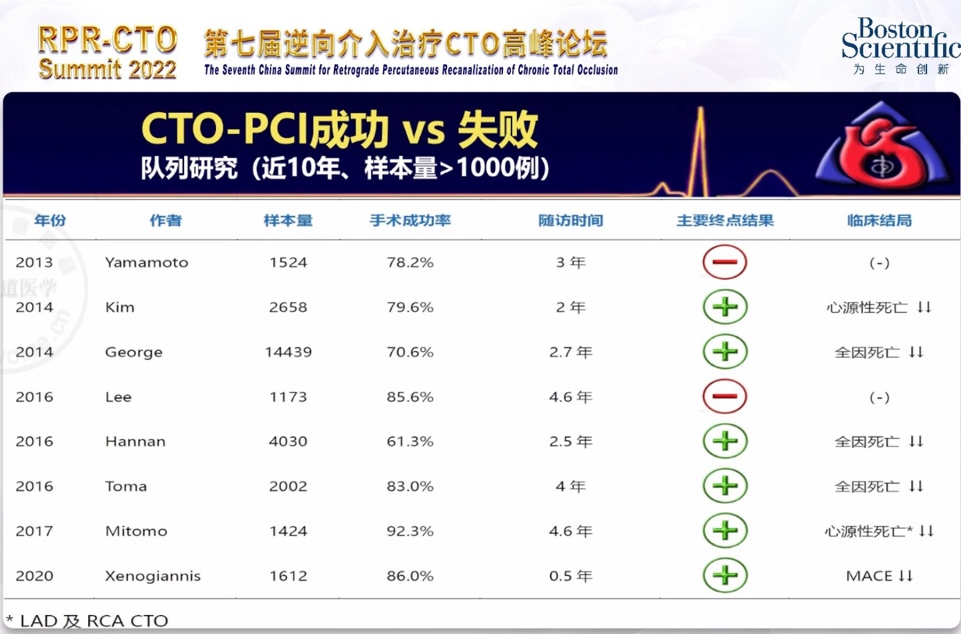
回顾近十年来样本量>1000例、探究CTO-PCI成功与否对患者临床结局影响的8个队列研究,CTO-PCI的手术成功率约为80%,符合当前临床现状;同时,多数研究均得出了令人欣喜的阳性结果,CTO-PCI带来了心源性死亡、全因死亡等硬终点事件方面的获益,仅2项研究结果显示CTO-PCI并未显著改善患者的临床结局。以上结果似乎提示着成功的CTO-PCI可以为患者带来显著的临床获益。
2021年,SYNTAXES生存研究的公布再次向CTO-PCI的获益提出了质疑:基于该研究的结果,对于完全闭塞病变,血运重建并未降低患者的10年死亡率。但是,值得注意的是,该研究入选的病变类型为完全闭塞病变,而非严格意义上的CTO病变,且研究样本量仅460例,同时包含了PCI和CABG两种血运重建方式,CTO-PCI组手术成功率仅43.5%。病变类型不统一和PCI成功率低使得我们要谨慎解读这一研究的阴性结果。
基于以上研究的两项荟萃分析得出了阳性结果。2017年发表于《Catheter Cardiovascular Intervention》杂志的荟萃分析结果显示,CTO-PCI可以降低全因死亡(OR 0.55)和心肌梗死(OR 0.45)风险;2022年发表于同一杂志的荟萃分析进一步更新结果,进一步证实CTO-PCI降低了MACE(OR 0.61)和全因死亡(OR 0.57)风险。
2.相比药物治疗,CTO-PCI是否改善了预后?
RPR-CTO

近10年来,陆续有对比CTO-PCI与最佳药物治疗(OMT)的真实世界研究公布结果,多数研究依然支持CTO-PCI在心源性死亡、全因死亡或MACE事件等临床结果方面的获益。但当仅观察随机对照研究的结果时,CTO-PCI在MACE、生活质量、缺血负担等方面的获益似乎并不明确,DECISION-CTO、EUROCTO等阴性结果更是推动指南变更的重要因素。
对于这些阴性结果,作为一名介入术者,又该如何审慎地看待呢?
RPR-CTO

韩国牵头开展的DECISION-CTO研究对比了CTO-PCI与OMT对3年复合事件终点(全因死亡、心肌梗死、卒中、再次血运重建)的影响,其结果显示两组随访5年期间两组主要终点无差异,这是否证明了CTO-PCI并未进一步带来获益?
葛均波院士认为,该研究样本量未达到预期造成检验效能下降,入选时间过长,参与中心分布不均匀,两组crossover比例接近20%,病变类型中复杂CTO少,植入支架多为陈旧的一代Cypher和Taxus支架……这些缺陷使得研究结果有效性下降,因此结论需要异常谨慎解读。
另一项备受关注的EUROCTO研究以随访12个月西雅图心绞痛量表评估的生活质量(SAQ)为主要终点,意向治疗分析的结果显示PCI组与OMT组SAQ评分无显著差异,且体力活动受限程度、心绞痛发作频率、MACE事件发生率等方面相似,同样得出了阴性结论。但是,该研究的主要终点并非硬终点事件,而是选择了SAQ评分作为替代终点。
3.面对不一致的研究结果,如何正确看待CTO-PCI?
大规模随机对照研究的阴性结果促进了指南对于CTO-PCI推荐等级的降级,CTO-PCI是否真的未能带来显著的临床获益?
事实并非如此,荟萃分析的结果显示,相比OMT,PCI在降低患者全因死亡方面仍是有显著获益的。
RPR-CTO
回顾近年来的循证证据也不难发现,截止到目前仅DECISION-CTO研究将硬终点事件作为了主要终点,其它研究选择的替代终点说服力有限;同时,评估硬终点事件的临床研究往往需要大样本,完成难度高,DECISION-CTO研究经过长时间入组后也未能达到最初设定的样本量;此外,不同中心的CTO-PCI理念不同,技术策略差异大,质控难度大,无疑对研究结果的普适性造成了影响。
因此,未来仍然需要足够的患者群体、足够的参与中心、足够的手术成功率、足够的手术规范度保证随机对照研究的顺利开展,从而真正探究CTO-PCI的获益与风险。
在这个过程中,我们国家拥有众多经验丰富的术者,并推出了临床上相对规范统一的CTOCC推荐路径,同时拥有庞大的患者群体,CTO-PCI中国之声无疑是世界舞台上的重磅力量。
未来,关于CTO-PCI的临床获益究竟几何,中国医生一定可以给出确切而有力的答案。
RPR-CTO
Gerald S. Werner:CTO-PCI的临床实践,如何提高逆向手术成功率
逆向会2022
一些文献显示,逆向介入治疗风险相对较大,美国相关研究数据也显示逆向CTO-PCI与较高的并发症风险相关。
对此,Gerald S. Werner教授持不同态度,并结合世界上最大规模的EuroCTO注册研究的结果,发表了个人见解。
RPR-CTO

1.CTO-PCI首先要从正向尝试开始,平行导丝技术优于ADR
所有CTO推荐路径流程图均推荐首先启动正向策略,来源于真实世界的数据也显示约70%的CTO病变通过正向策略开通。对于首先进行正向尝试的CTO病变,平行导丝技术和ADR技术是基本策略。欧洲COT注册研究显示,平行导丝技术的成功率明显优于ADR技术,近年来双腔微导管辅助的平行导丝技术成功率进一步提升。基于PROGRESS-CTO注册研究的数据,即使是在偏向ADR技术的专家中,尽管两项技术成功率基本相似,但ADR技术伴随着明显增高的并发症比例。
因此,在启动正向策略时,平行导丝技术是重要选择。
2.不能盲目地根据病变长度左右CTO-PCI策略选择
对于开口CTO、非常长的CTO、既往尝试失败的CTO或是为了减少造影剂用量等情况,CTO推荐路径流程图建议启动逆向策略。
可以发现,欧美及亚太CTO-PCI流程图均将病变长度作为策略选择的重要考量因素。
Gerald S. Werner教授则表示:“我们看到的是CTO段前后的造影剂充盈,而不是CTO段段解剖长度,我们并不是总能准确判断出CTO病变段有多长。因此,CTO段长度并不能左右我选择何种策略。”
欧美不同地区逆向策略的具体操作存在一定差异。
美国注册研究中的RDR技术是指逆向夹层再进入,而非逆向CART技术。根据哥伦比亚学者的IVUS数据分析得知,使用RDR技术时导丝位于内膜下的比例高达90%,而导丝位于内膜下则显著增加了边支闭塞的风险。与之不同的“continental“逆向策略,导丝位于内膜下的比例仅为25%,而真正意义上的逆向CART技术也是指正逆向导丝在CTO体部交汇。
3.构建多因素模型预测逆向PCI成功率及并发症风险
EuroCTO注册研究是世界上最大规模的CTO注册研究,截止到目前已经纳入60000名CTO患者,每年新纳入4000-5000例患者。
基于EuroCTO注册研究的数据分析逆向PCI策略的成功率及相关预测因素。
该研究的单变量分析结果显示,高领、外周血管疾病等临床特征是CTO-PCI手术成功率的不利因素。从病变特征来看,血管直径越大,CTO病变越容易开通;血管迂曲、使用聚合物涂层的导丝(如Pilot 200)、正向失败后转换为逆向策略则是不利于手术成功的决定性因素。进一步的多变量分析显示,侧支循环、术者手术量和经验也是手术成功的决定性因素。
RPR-CTO
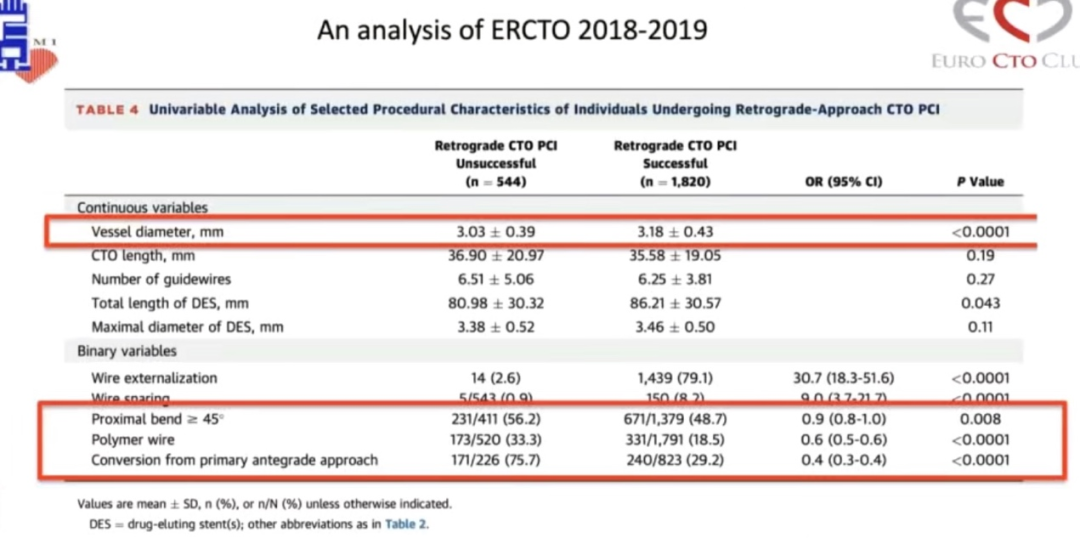
PROGRESS CTO注册研究则定义了CTO-PCI并发症(包括MACE、死亡和心包积液)评分系统。该研究显示,逆向策略和ADR技术伴随着更高的心包积液发生率。对于MACE事件和死亡风险而言,年龄、女性、钙化病变则是重要的预测因素。但是需要注意的是,不同地区采用的逆向策略有所不同,因此对于逆向PCI的获益与风险不能一概而论。
RPR-CTO

4.如何“轻柔”地操作从而减少逆向PCI并发症
Gerald S. Werner教授认为,所有患者都值得充分的血运重建。
基于现有的数据,选择心外膜侧支进行逆向PCI并发症风险更高,多数术者偏向于选择室间隔侧支,而Gerald S. Werner教授完成的逆向PCI中约40%是经由心外膜侧支完成。结合其个人经验及临床数据,“轻柔”的操作可以有效降低逆向PCI的并发症风险,并提高CTO-PCI手术成功率。
手术过程中,无论是心外膜侧支还是室间隔侧支均建议选择Suoh 03导丝建立可视化通道,Sion Black导丝只适用于室间隔侧支的冲浪技术。当选择心外膜侧支逆向进攻CTO病变时,只能使用Suoh 03导丝和Caravel微导管;若进攻过程中导丝头端毁形,则换用新的Suoh 03导丝,不建议使用更硬的导丝。其次,Knuckle技术很重要,但只适用于血管走行不明确的长病变。术者进行Knuckle时,Gladius MG导丝可以塑造更为合适的头端形状,因此优先选择Gladius MG导丝代替XT导丝。
对于CTO-PCI而言,正向策略是首选,即使是复杂的长CTO病变,且平行导丝技术优于ADR技术。
但是,逆向CTO-PCI仍是当今世界值得讨论的重要议题。
对于J CTO评分>2分的病变,则可以遵循操作流程启动逆向策略。当启动逆向策略时,应将室间隔侧支作为首选通路;对于选择心外膜侧支的病变,使用Suoh 03导丝和Caravel微导管是更安全的选择。
RPR-CTO
更新与提高 是未来的命题
逆向会2022

CTO-PCI技术历经几十年发展,已然成为心血管领域重要的诊疗手段之一,且技术发展早已十分成熟,至于究竟该不该给病人做CTO-PCI,每个医生内心都有自己的标准,绝不单单是盲目跟从一份指南而改变。
从两位专家的讲课中不难看出,无论是葛均波院士,还是Gerald S. Werner教授,均对目前临床上所得出的循证证据保持质疑。不仅是质疑,还有更多思考。
葛均波院士保持怀疑的同时,呼吁客观辩证地看待指南变迁,更从中国CTO-PCI技术发展的角度,希望中国CTO术者能开展属于自己的大规模随机对照临床研究,用来自中国的数据和临床证据向世界验证CTO-PCI技术的成功率、并发症的发生率和具体临床获益;
Gerald S. Werner教授则是坚信逆向CTO-PCI技术是能带来临床获益的,并且他还在临床实践中探索如何提高逆向手术成功率。
可见,只有不断“更新与提高”CTO-PCI知识与能力,才能明辨方向。
“我们现在一定要更新,还要不断地提高,这是我们逆向会最重要的宗旨。在推广逆向PCI技术的过程中不断更新与提高。”
大会主席、广东省人民医院张斌教授在会前采访中同样强调了这一点。
尽管第七届逆向介入治疗CTO高峰论坛已经圆满落幕,但关于逆向CTO-PCI技术的更新与提高之路还在不断延伸。目前大会回看已全部上线,欢迎广大同仁点击大会官网回看两位专家讲课,及会议手术直播、病例解析等精彩内容,以深入地感知国内外逆向CTO-PCI技术发展趋势,学习临床实用技巧。