
指南是为临床诊疗决策提供参考和指导的重要文件,可以系统地指导临床医生提升临床诊疗水平,改善患者临床结局,是临床实践的主要依据。2023年5月26日,第十七届东方心脏病学会议(OCC 2023)高血压论坛——高血压的研究进展和管理规范专场,特邀日本JICHI医科大学Kazuomi Kario教授、意大利米兰比科卡大学Giuseppe Mancia教授、上海交通大学医学院附属瑞金医院王继光教授、复旦大学附属中山医院崔兆强教授以学术讲座与探讨的形式,围绕国内外高血压指南相关内容进行详细深入地探讨,为广大医师呈现了一场丰富精彩的学术盛宴!

Kazuomi Kario教授:HOPE Asia话题之未来高血压指南

HOPE亚洲网络(HOPE Asia network)成立初衷是改善亚洲人群的高血压管理,以降低心血管事件风险,最终达成“零“心血管事件的目标。亚洲高血压管理的七项行动策略,包括限盐、严格控制血压、提倡家庭血压监测、降低晨起血压和夜间血压、选择合适的降压药、广泛筛查提高知晓率、远程血压管理。亚洲人群与高血压相关的心血管风险更高相关,相比西方人,严格控制血压对亚洲人的心血管疾病预防效果更加显著。研究表明,诊室收缩压(SBP)降低5 mmHg,心血管疾病总风险降低10%,卒中和心衰风险降低13%,冠状动脉疾病风险降低8%。此外,清晨时间段发生脑卒中的风险比其它时间段高,而不同种族之间,血压晨峰的波动亦存在差异。ARTEMIS研究表明,与欧洲人相比,亚洲人群相对更易出现清晨高血压,需要格外重视。另一项研究表明,夜间血压升高使心衰风险增加1.45倍。增加用药剂量只能改善诊室血压,而不能改善晨间及夜间血压,故降低晨起血压和夜间血压是高血压患者的首要目标,有助于改善亚洲地区的血压控制情况。
HOPE亚洲网络清晨高血压管理共识声明指出,一般情况下,清晨血压目标值应<135/85 mmHg,高危患者<125/75 mmHg。对于清晨血压目标值高的患者,建议先严格限盐(每天<6 g)、减肥、运动,需要时同时用降压药物。降压药物选择长效钙拮抗剂(尤其适用于血压波动大的老年高血压患者),或肾素-血管紧张素系统(RAS)抑制剂(尤其适用于有白蛋白尿的患者);如果清晨血压未控制住,将早晨服药改成每天两次,或者根据具体情况考虑睡前给药;需要时,建议使用单片复方制剂(SPC)(钙拮抗剂、RAS抑制剂、利尿剂或醛固酮受体拮抗剂联合);血管紧张素受体脑啡肽酶抑制剂(ARNI)和钠-葡萄糖共转运蛋白2抑制剂(SGLT2i)也可降低清晨血压;如果血压仍未控制住,可加用β受体阻滞剂或α受体阻滞剂。另外,经肾动脉去肾交感神经(RDN)也可用于降低清晨血压,接受降压药物治疗后清晨和(或)夜间高血压仍未被控制的患者可考虑。
Giuseppe Mancia教授:欧洲高血压学会指南关键问题及话题
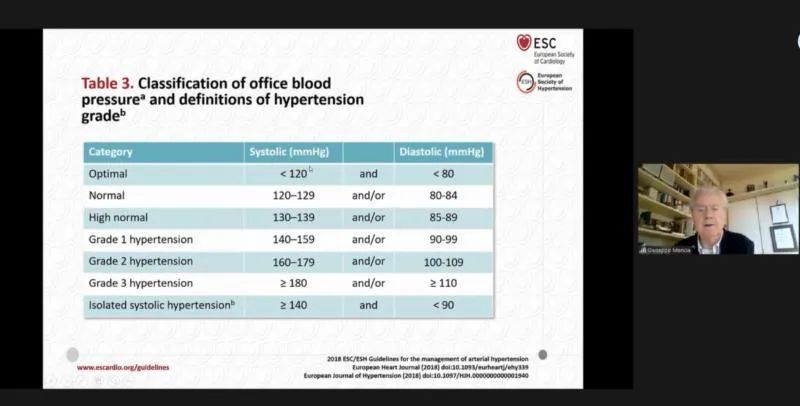
根据诊室血压,欧洲指南将血压分为理想血压(SBP<120mmHg,DBP<80mmHg)、正常血压(SBP 120-129mmHg,DBP 80-84mmHg)和正常高值血压(SBP 130-139mmHg,DBP 85-89mmHg),将高血压分为3级,高血压1级:SBP 140-159mmHg,DBP 90-99mmHg;高血压2级:SBP 160-179mmHg,DBP 100-109mmHg;高血压3级:SBP≥180 mmHg,DBP≥110 mmHg。指南对于正常高值的人群进行了危险分层,对于伴有靶器官损害的正常高值患者,同样将其定义为中高危或高危组,需要进行治疗。研究发现,高血压与靶器官损害相关,其损害程度为持续性高血压患者高于白大衣高血压及正常血压人群。此外,SBP≥130mmHg,DBP≥85mmHg的患者具非常高的心血管风险。因此,在降压的同时,要保护靶器官并减少血压升高带来的心血管事件风险。
指南表明,五类降压药(血管紧张素转化酶抑制剂[ACEI]、血管紧张素受体拮抗剂[ARB]、β受体阻滞剂、钙离子拮抗剂[CCB]、噻嗪类或噻嗪样利尿剂)均可有效降压,同时具有等同的降低心血管疾病发病率和死亡率的作用。由于单药治疗常常疗效不充分,绝大多数高血压患者需要联合药物治疗以控制血压达标。由于传统的阶梯式治疗策略使得许多高血压患者停留在单药治疗阶段,血压控制不佳;同时对多种药物治疗的依从性差也是血压控制不良的主要原因之一。因此,指南提倡通过单片复方制剂策略以改进血压控制率。起始两药联合治疗可提供快速、有效、耐受性好及持久的血压控制。SPC治疗将带来良好的依从性,而目前SPC可提供两药和三药的单片复方制剂,在临床实践中通过接受SPC而提高血压控制并改善依从性,临床操作合理而有效,建议多数高血压患者首选SPC治疗。
王继光教授:中国高血压防治指南2023

王继光教授指出,我国高血压患者的知晓率、治疗率、控制率已取得较好成绩,但人口老龄化及中青年高血压人群激增,使得中国高血压的患病率总体呈增高趋势,防控形势十分严峻。
长期以来,诊室血压一直被视为高血压诊断与评估的“金标准”,是我国目前诊断高血压、进行血压水平分级以及观察降压疗效的常用方法。但诊室血压对于血压管理仍存在一定的局限性,新版指南指出,应尽可能进行诊室外血压测量,确诊高血压,评估降压疗效,识别白大衣高血压、隐蔽性高血压与难治性高血压,两者结合才能更好地诊断、控制高血压。与欧洲版指南不同,国内新版指南对诊室血压仅分类为正常血压(SBP<120 mmHg,DBP<80mmHg)、正常高值(SBP 120-139 mmHg,DBP 80-89mmHg)与高血压(SBP≥140 mmHg,DBP≥90 mmHg)三类,将SBP 120-139 mmHg,DBP 80-89mmHg分为一组,对此组人群进行生活方式干预可延缓高血压的发生而带来实际获益。
高血压的本质是心血管综合征,我国指南对降压治疗的目的非常明确,即降低心血管风险,保护靶器官损伤。对于降压目标方面,在患者能够耐受的前提下,应将血压<130/80 mmHg作为多数高血压患者(无心血管合并症,合并冠心病、慢性心力衰竭、脑卒中史、慢性肾脏病、糖尿病等)的控制目标;建议老年高血压患者的降压治疗采取分步达标的策略:首先将其血压降至<140-150 mmHg,若耐受良好,可进一步降至<130/80 mmHg。
在治疗方面,高血压的生活方式强化管理应作为高血压患者基础治疗和高血压患者的全程治疗,既往指南推荐的常用降压药物包括CCB、ACEI、ARB、噻嗪类利尿剂和β受体阻滞剂五类,以及由上述药物组成的SPC。新版指南补充ARNI为新的一类常用降压药物。沙库巴曲缬沙坦是全球首个上市的ARNI,具有独特双通道作用机制-激活利钠肽系统的同时抑制RAAS活性,在卓越的降压作用外,兼具心肾双护的疗效,已获得多个国际/国内高血压指南及共识推荐。此外,RDN已被证明具有治疗高血压的有效性与安全性。要在继发性高血压鉴别诊断与治疗的基础上,考虑开展RDN。对于排除继发病因,药物难以控制血压的心血管高风险患者,以及药物依从性差的高血压患者,可以考虑开展RDN。RDN作为临床治疗高血压的新手段,需要在有丰富高血压诊治经验,有能力进行继发性高血压病因鉴别的科室有序开展。
总结
随着各位应邀专家精彩学术分享的结束,高血压的研究进展和管理规范专场也进入尾声。相信随着国内外新版指南的正式公布,将持续推动高血压临床研究和诊疗水平提高,从而加速促进心血管学科高质量发展,能够为医患双方带来更为安全且优效的防治策略,并进一步促进我国高血压防治工作的进步,促进我国高血压“三率”提高,为广大高血压患者带来切实的临床获益,助力临床早日实现“健康中国2030”目标!
审核:钱菊英教授
