
房颤患者常需要口服抗凝治疗以预防卒中,但抗凝治疗可能增加颅内出血(ICH)的风险。对于发生ICH后幸存的房颤患者,是否重新启动直接口服抗凝药(DOAC)是一个重要的临床问题。既往研究结果不一致,且缺乏关于重新启动DOAC的最佳时机的明确指导。
近期,来自台湾大学医学院的王继娟教授团队在《JACC: Asia》杂志预发表了最新研究《Outcomes of Reinitiating Direct Oral Anticoagulants After Intracranial Hemorrhage: A Sequential Target Trial Emulation Study》,该项研究探讨了在ICH后房颤患者中重启DOAC的有效性和安全性,并进一步探索ICH后重启DOAC的最佳时机,得出的研究结论可以有效指导临床实践,值得各位同道重点关注。

复制链接阅读原文:
https://www.jacc.org/doi/10.1016/j.jacasi.2024.11.008
抗栓药物相关ICH后如何重启DOAC:序贯目标试验模拟研究
缩略语:
OAC,口服抗凝药(oral anticoagulant)
DOAC,直接口服抗凝药(direct oral anticoagulant)
ICH,颅内出血(intracranial hemorrhage)
IS,缺血性卒中(ischemic stroke)
引言
口服抗凝药(oral anticoagulant,OAC)治疗可有效预防房颤患者的卒中发生率,并降低全因死亡率。然而,必须仔细权衡直接口服抗凝药(direct oral anticoagulant,DOAC)的益处与出血风险增加,尤其是对于既往有颅内出血(intracranial hemorrhage,ICH)病史的患者中。很少有研究探讨DOAC对ICH后幸存的房颤患者的影响,这导致对ICH后是否采用DOAC存在不确定性。
随着DOAC在临床实践中的广泛应用,并且缺乏近期探讨ICH后DOAC治疗对房颤患者影响的研究,研究者开展了一项设计更精细的研究。主要目的是观察在ICH后房颤患者中重启DOAC的有效性和安全性,并进一步探索ICH后重启DOAC的最佳时机。
方法
数据来源
本研究采用台湾地区健康保险数据库。数据涵盖了台湾地区99%以上的人口。本研究使用了2011年1月1日至2019年12月31日期间的数据。
研究设计
本回顾性队列研究遵循目标试验模拟框架的指导,为了解决不同DOAC启动时间对治疗结果的影响,在6个不同的时间点进行了6次序贯目标试验模拟。随后,汇总了这6次模拟试验的结果,以估计ICH后DOAC治疗对治疗结果的总体影响。
研究样本
研究纳入了2012年6月1日至2018年12月31日期间,在首次ICH时年龄≥20岁的患者。患者需被诊断为房颤,并在首次ICH前90天内接受过抗栓治疗。抗栓治疗包括DOAC(达比加群、利伐沙班、阿哌沙班和艾多沙班)、华法林和抗血小板药物(阿司匹林、氯吡格雷、普拉格雷和替格瑞洛)。将首次ICH事件出院后的第一天视为基准日期(即时间点t0),随后创建了另外5个t0,每个t0间隔14天。例如,模拟试验2的t0为出院后第15天,模拟试验3的t0为出院后第29天,以此类推。共创建了6个t0,用于6次序贯模拟试验,评估ICH出院后1至84天内重启DOAC的时机(图1)

图1 序贯模拟试验的图形示意图
本研究共创建了6项模拟试验。图中右下角以模拟试验1至3为例展示了组别分配情况。
本研究排除了因终末期疾病出院的患者,以及在每次t0前180天内具有以下任何一种情况的患者:瓣膜性房颤、脑血管畸形或动脉瘤、终末期肾病和妊娠。瓣膜性房颤定义为二尖瓣狭窄或人工机械心脏瓣膜。血管畸形或动脉瘤包括脑血管畸形、脑动脉夹层、脑动脉瘤和烟雾病。在每个模拟试验中,还排除了在ICH出院日至t0前一天之间接受抗血栓药物治疗的患者。
在每次t0时评估患者的入组资格,如果符合纳入和排除标准,则可以被纳入1 个以上的模拟试验。
暴露评估
使用药房处方数据来确定患者的DOAC使用状态,该状态在每次t0时进行评估,并在每个模拟试验中分为两组:DOAC重启组和无抗栓治疗组。未治疗组不允许使用抗凝剂或抗血小板药物。
合并症
在每个t0前的所有观察期记录合并症,包括充血性心力衰竭、高血压、糖尿病、血脂异常、冠心病、心肌梗死、外周动脉疾病、外周动脉血栓形成、缺血性卒中(ischemic stroke,IS)、短暂性脑缺血发作、静脉血栓栓塞、肺栓塞、出血事件、肾脏疾病、肝脏疾病、慢性阻塞性肺疾病和癌症。伴随用药是在t0前180天内确定的,包括降压药、降糖药、抗心律失常药、心率控制药、他汀类/贝特类、H2受体拮抗剂/质子泵抑制剂、非甾体抗炎药、强效P-糖蛋白/细胞色素P450 3A4抑制剂和强效P-糖蛋白/细胞色素P450 3A4诱导剂。
ICH严重程度评估
ICH严重程度的评估采用了卒中严重程度指数作为NIHSS卒中评分的替代指标。该卒中严重程度指数通过多元线性回归模型进行估算,适用于卒中严重程度的评估。卒中严重程度指数得分越高,表示卒中严重程度越高。
临床结局
本研究的主要结局为复发性ICH、IS和全因死亡率;次要结局包括两个复合指标,即大出血(安全性)和血栓栓塞事件(有效性)。主要出血事件包括复发性ICH、胃肠道出血和其他致死性或非致死性出血事件,血栓栓塞事件包括IS、心肌梗死、外周动脉疾病、外周动脉血栓形成、短暂性脑缺血发作、静脉血栓栓塞和肺栓塞,无论致死或非致死。
随访评估
随访评估从每个模拟试验的t0开始。采用“as-started”的方法进行随访,该方法忽略了随访期间暴露状态的变化。类似于临床试验中使用的意向治疗方法。对患者进行随访,直至发生感兴趣事件、死亡或观察期结束日期(2019年12月31日),以先发生者为准。感兴趣的事件是根据住院首页的主要诊断确定的。
探索性分析:DOAC重启的时间
为了探索DOAC重启的最佳时间,根据研究队列中观察到的卒中严重程度指数的中位数对分析进行了分层,因为ICH的严重程度可能会影响患者的预后。卒中严重程度指数≤16的患者被归类为ICH严重程度低组,卒中严重程度指数>16的患者被归类为ICH严重程度高组。在每个模拟试验中评估复发性ICH、IS和全因死亡的风险。
首先计算了每个模拟试验中的事件相对风险(rate ratio,RR)。RR定义为DOAC重启组的事件率除以无抗栓治疗组的事件率。基于RR的结果,确定DOAC重启的潜在最佳时间,并通过在Cox模型中添加DOAC重启和重启时间的交互作用项,进一步分析基于该时间点的DOAC重启的风险和获益。
结果
基线特征
样本选择流程图如图2所示。在2012年6月1日至2018年12月31日期间,共有4452例既往诊断为房颤的患者发生了首次ICH事件,其中1942例患者在首次ICH入院前接受了抗栓治疗并存活至出院。这些患者共贡献了6246项模拟试验,其中DOAC重启组384个,无抗栓治疗组5862个。

图2 样本选择流程图
在2012年6月1日至2018年12月31日期间,共有4452例既往诊断为房颤的患者发生了首次ICH事件,其中1942例患者在首次ICH入院前接受了抗栓治疗并存活至出院。这些患者共贡献了6246个模拟个体试验,其中DOAC重启组384个,无抗栓治疗组5862个。
ICH后DOAC重启组与无抗栓治疗组之间的特征存在差异。DOAC重启组患者合并症更多,CHA2DS2-VASc评分更高,卒中严重程度更低,且ICH前使用的抗栓药物更可能是DOAC。两组的卒中严重程度相似,DOAC重启组的中位卒中严重程度指数为15.01(Q1-Q3:9.94-19.39),无抗栓治疗组为16.37(Q1-Q3:11.79-19.39)。DOAC重启组的中位随访时间为2.16年(Q1-Q3:1.18-3.23年),无抗栓治疗组为2.03年(Q1-Q3:0.98-3.64年)。
ICH后DOAC治疗的有效性和安全性
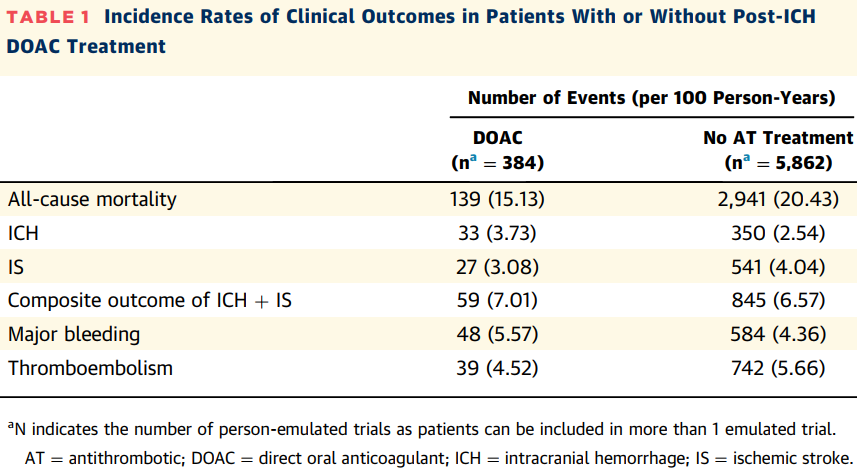
结局的发生率如表1所示。与ICH后未接受抗栓治疗的患者相比,ICH后接受DOAC治疗的患者复发性ICH的发生率更高(每100人年3.73例 vs 2.54例),但全因死亡率(每100人年15.13例 vs 20.43例)和IS发生率(每100人年3.08例 vs 4.04例)更低。
表1 ICH后接受或不接受DOAC治疗患者的临床结局发生率
校正后的结果如图3所示。研究发现,与未接受抗栓治疗的患者相比,ICH后接受DOAC治疗的患者全因死亡率风险显著降低(校正HR:0.73;95% CI:0.61-0.88)。观察到ICH(校正HR:1.21;95% CI:0.81-1.80)和大出血(校正HR:1.27;95% CI:0.91-1.78)的风险有所增加,但增加不显著,而IS(校正HR:0.73;95% CI:0.47-1.14)和血栓栓塞(校正HR:0.82;95% CI:0.57-1.19)的风险有所下降,但下降也不显著(图3)。ICH和IS的复合结局无显著性差异(校正HR:0.96;95% CI:0.72-1.30)。

图3 ICH后接受或不接受DOAC治疗患者的临床结局
与未接受抗栓治疗的患者相比,ICH后接受DOAC治疗的患者全因死亡率风险显著降低。
探索性分析:重启DOAC的时间
表2展示了按ICH严重程度分层后, ICH后接受DOAC治疗患者与未接受抗栓治疗患者之间的事件数量和发生率对比。ICH严重程度较高的患者所有结局的发生率普遍高于ICH严重程度较低的患者。图4展示了按ICH严重程度分层后,ICH后接受DOAC治疗的患者与未接受抗栓治疗的患者之间结局的RR和校正HR。对于ICH严重程度较低的患者(图4A),ICH和IS的复合结局的RR随着重启DOAC时间的延迟而增加。在出院后14天内重启DOAC时(即模拟试验1),ICH和IS的RR均最低。而对于ICH严重程度较高的患者(图4B),ICH和IS的复合结局的RR在各模拟试验中保持不变。然而,值得注意的是,在出院后29至42天重启DOAC时(即模拟试验3),ICH和IS的RR趋势线出现交叉。由于模拟试验5和6中的样本量较小(n≤5),因此图4仅展示了模拟试验1至4的结果。
表2 不同ICH严重程度患者的临床结局发生率


图4 不同重启时间点的临床结局
Cox回归模型中所用的截断点是基于RR的结果得出的(低ICH严重程度患者为14天,高ICH严重程度患者为28天)。
基于事件RR的结果,进一步通过Cox模型分析了可能的最佳重启时间点相关的风险和益处。在低ICH严重程度的患者中(图4A),与未接受抗栓治疗的患者相比,出院后14天内重启DOAC治疗与全因死亡率风险显著降低相关(校正HR:0.57;95% CI:0.38-0.84),而出院14天后重启治疗则与全因死亡率风险降低则无此效果(校正HR:0.88;95% CI:0.55-1.40)。此外,与未抗栓治疗患者相比,出院14天后重启DOAC治疗与ICH(校正HR:3.61;95% CI:1.85-7.05)和ICH与IS复合结局(校正HR:1.83;95% CI:1.01-3.32)的风险显著增加。还观察到,与未抗栓治疗患者相比,出院后14天内重启DOAC治疗有降低ICH、IS和ICH与IS复合结局风险的趋势。
在高ICH严重程度的患者中(图4B),与未接受抗栓治疗的患者相比,出院后28天内重启DOAC治疗与全因死亡率风险显著降低相关(校正HR:0.74;95% CI:0.56-0.98),而出院28天后重启治疗则与全因死亡率风险降低则不然(校正HR:0.83;95% CI:0.53-1.29)。此外,与未抗栓治疗患者相比,出院后28天内重启DOAC治疗有降低IS和ICH与IS复合结局风险的趋势。然而,在高ICH严重程度组中,无论重启治疗的时间如何,重启DOAC治疗患者的ICH风险均较高。这些结果表明,出院后28天内重启DOAC治疗可能通过降低IS的风险而给患者带来总体益处。
讨论
在这项针对ICH房颤患者的研究中,证明了与未接受抗栓治疗的患者相比,重启DOAC治疗与全因死亡率风险降低相关,且未增加ICH风险。关于重启DOAC治疗的时机,对于低ICH严重程度的患者,建议在出院后14天内重启治疗;对于高ICH严重程度的患者,可将DOAC重启治疗延迟至出院后1个月(中心图示)。

中心图示 研究设计与主要发现
本研究共创建了6个模拟试验。模拟试验 1 到 3 的组分配如图所示作为示例。患者根据ICH后的治疗情况被分为DOAC重启组或无抗栓治疗组。与未接受抗栓治疗的患者相比,ICH后接受DOAC治疗的患者全因死亡风险显著降低。
本研究的结果与SoSTART试验(Start or STop Anticoagulants Randomised Trial)的结果一致,该试验显示,与避免ICH后使用OAC相比,ICH后重启OAC与ICH风险的非显著性增加和任何主要血管事件风险的非显著性降低相关。在SoSTART试验中,OAC组95%的患者接受了DOAC。本研究与SoSTART试验在研究人群和结果上的相似性进一步支持了本研究结果的有效性。
尽管本研究的结果与SoSTART试验的结果一致,但与之前的大多数观察性研究的结果并不完全一致,这些观察性研究大多显示血栓栓塞事件的风险显著降低。一项台湾研究表明,与未接受抗栓治疗的患者相比,ICH后OAC可显著降低IS和血栓栓塞的风险,且不会增加ICH的风险。此外,一项韩国研究发现,与未接受抗栓治疗的患者相比,ICH后OAC可显著降低严重血栓事件和严重出血事件的风险。在本研究中,确定了一系列时间点来反复评估患者的DOAC使用情况,这可以更准确地反映了ICH后抗栓治疗的动态变化。
目前尚无随机对照试验探讨ICH后重启OAC的最佳时机。与既往研究不同,本研究将基准日期定义为出院日期,而不是ICH发病日期,旨在减少住院期间发生事件引起的偏倚,这些事件无法明确归因于OAC治疗或ICH再出血。在加入本研究队列的中位住院时间(52天[Q1-Q3:24-132天])后,本研究提出的DOAC重启时间与之前的研究结果颇为相似,并符合指南建议(即ICH事件后4-8周)。
随着DOAC在临床实践中的广泛应用,真实世界证据对临床决策至关重要。本研究根据患者ICH严重程度进行分层,为进一步确定DOAC重启的最佳时机提供了证据。
研究局限性
首先,本研究缺少关于ICH的详细信息,如神经影像学结果和ICH的详细情况。未能获取ICH事件的亚型,尽管信息有限,但在研究中采用了既往验证过的卒中严重程度指数作为ICH严重程度的分层指标。其次,将临床结果观察的基准日期定义为出院日期,而非ICH发病日期。是由于住院记录中缺乏ICH发病和DOAC启动的确切时间,住院期间的DOAC治疗常因手术、操作和出血而中断。第三,无法衡量患者的社会经济状况。但是,鉴于健康保险覆盖,患者的社会经济状况对患者获取包括DOAC治疗和ICH护理在内的医疗保健服务的影响应该很小。第四,尽管这是一项基于人群的研究,但统计效力可能仍然有限。最后,尽管平衡了出血和血栓栓塞的基线风险,但医生仍可能倾向于在病情较好的患者中更早地重启DOAC治疗,而在病情较差的患者中推迟DOAC治疗。未来仍需要进行随机对照试验来确定ICH后DOAC治疗的最佳时机。
结论
对于房颤合并ICH的患者,建议重启DOAC治疗,因为这与全因死亡率降低相关。DOAC重启的最佳时机可能因患者ICH的严重程度而异。建议低严重程度ICH患者在出院后14天内就重启DOAC治疗,而高严重程度ICH患者建议在出院后28天重启DOAC治疗。
JACC: Asia编委会

· END ·


