健心知著
2025.06.13
第480期

hsCRP和NSTEMI后高危易损斑块的关系

刘健、毕鹏飞、霍黎明
北京大学人民医院
健心荐语
超敏C反应蛋白(High-sensitivity C-reactive Protein,hsCRP)作为系统性炎症标志物,已被证明与动脉粥样硬化的进展和心血管事件风险独立相关。然而,hsCRP水平与冠脉高危斑块的直接关联尚未在急性冠状动脉综合征患者中得到验证。
文章介绍
本研究为多中心前瞻性队列研究PROSPECT II的一项子研究,旨在探究非ST段抬高型心肌梗死(Non-ST-Segment Elevation Myocardial Infarction,NSTEMI)患者的基线hsCRP水平与冠脉高风险斑块特征的关联,本研究于2025年5月发表于《JACC:Cardiovascular Interventions》杂志。
研究方法
本研究纳入了2014年6月10日到2017年12月20日丹麦、挪威、瑞典14个中心近4周内发生NSTEMI、且成功对所有阻塞性病变完成经皮冠状动脉介入治疗的患者。根据患者的基线hsCRP水平,将研究对象分为低水平组(hsCRP<1mg/L)、中等水平组(1mg/L≤hsCRP≤3mg/L)和高水平组(hsCRP>3mg/L)使用近红外光谱(Near Infrared Spectrum Instrument,NIRS)和血管内超声(Intravascular Ultrasound,IVUS)对研究对象三支血管中的非罪犯病变(Non-culprit Lesion,NCL)进行成像。高危病变分为局灶高危斑块和弥漫冠状动脉粥样硬化。局灶高危斑块定义为最大脂质核心负荷指数(Lipid Core Burden Index,LCBI)≥324.7,斑块负荷≥70%,最小管腔面积≤4mm²或以上特征的组合;弥漫冠状动脉粥样硬化程度由总LCBI和斑块体积评估。本研究的主要终点为hsCRP和高风险斑块特征的关联,次要终点为hsCRP和NCL相关主要不良心血管事件(Major Adverse Cardiovascular Events,MACE)的关联。
研究结果
本研究共纳入了501例NSTEMI患者,患者的中位年龄为63岁,基线hsCRP水平的中位数为3.1 mg/L;67例(13.4%)患者的基线hsCRP水平低于1 mg/L,181例(36.1%)患者的基线hsCRP水平为1-3 mg/L,253例(50.5%)患者的基线hsCRP水平高于3 mg/L(表 1)。

表1:各组患者的基线特征
在低水平、中水平、高水平hsCRP组中,至少有一个高危脂质斑块(最大LCBI≥324.7)的患者比例分别为39.4%、57.2%和59.3%(P=0.01);至少有一个高危脂质斑块且斑块负荷≥70%的患者比例分别为22.7%、27.2%、36.7%(P=0.01),提示患者中至少具有一个高度脂质斑块的比例随着hsCRP水平的升高而增加,且同时存在最大LCBI≥324.7和斑块负荷≥70%的比例也随着hsCRP水平的升高而增加。然而,无论是单独还是与其他高危特征结合,最小管腔面积与hsCRP水平无统计学关联(P>0.05)(表二)。

表2:NIRS和IVUS测得的高危斑块特征
在多变量线性回归模型中,hsCRP的对数转换值每增加1单位,总标准化LCBI就增加10单位(P=0.002),hsCRP水平的升高还与总标准化斑块体积的增加相关(P=0.02),提示hsCRP的升高与弥漫冠状动脉粥样硬化也有统计学关联(图一、图二)。

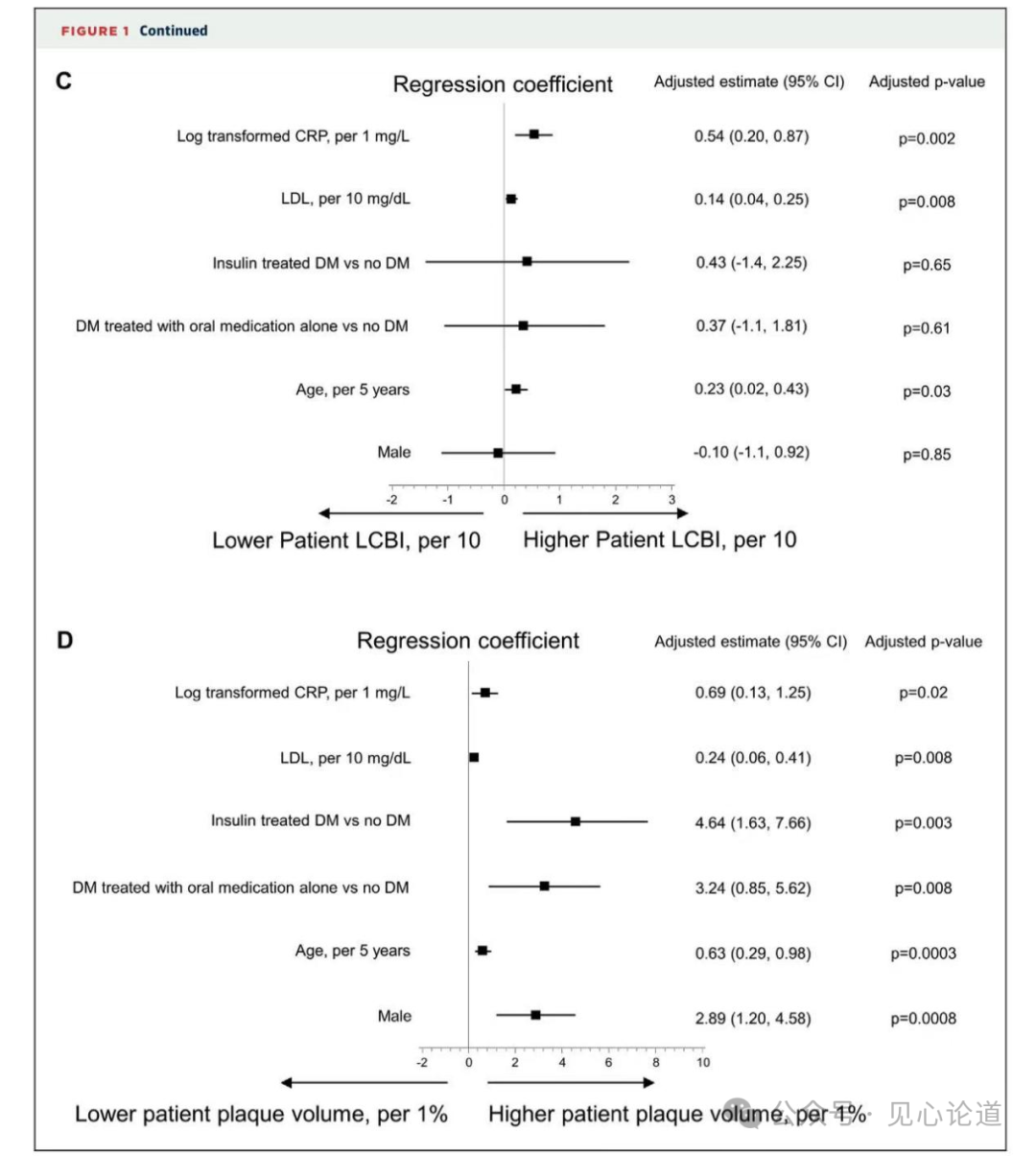
图1:显示CRP和传统危险因素关联的森林图

图2:CRP水平和总标准化LCBI的关系
经过4年的随访,低、中、高水平hsCRP组患者发生NCL相关MACE的比例分别为3.3%、6.7%和8.2%(P=0.07),无统计学意义,在校正相关临床因素后结果仍相似(表3)。

表3:随访得到的NCL相关MACE的预测因素
结 论
在近期发生NSTEMI的患者中,高基线hsCRP水平与全冠状动脉粥样硬化程度及局灶性高危易损斑块的存在有关。
讨论
本研究首次通过腔内影像学技术证明了hsCRP与冠状动脉高危斑块的直接关联,为冠心病的精准预测和危险分层提供了临床试验证据,但该研究仍存在一定的局限性:首先,该研究的基线hsCRP水平为单次检测,未追踪其动态变化,,容易受到hsCRP急性波动的影响;其次,该研究的随访时间较短,总体发生NCL-MACE的例数较少,难以评估hsCRP的远期预后价值;此外,该研究仅检测了hsCRP水平,并未探究IL-1、IL-6等特异性炎症因子与疾病状态的关系。未来应进一步开展大规模的队列研究,并充分评估各种炎症因子在不同临床类型冠心病患者的预测价值。