
急诊室的灯光下,62岁的急性冠脉综合征患者老李的检查报告让主治医师陷入沉思:糖化血红蛋白(HbA1c)5.8%,处于正常范围,但连续3次指尖血糖检测却呈现"过山车"式波动——早餐后2小时达14.2mmol/L,夜间降至2.9mmol/L。这种矛盾背后,藏着一个被许多临床医师忽视的真相:HbA1c正常绝不等于血糖稳定,尤其在心血管疾病患者中,血糖波动的杀伤力可能远超慢性高血糖。
这个案例折射出当前临床实践中普遍存在的认知误区:过度依赖HbA1c评估心血管疾病患者的糖代谢状态,忽视了短期血糖波动的致命影响。中华医学会心血管病学分会、中华医学会糖尿病学分会、中华心血管病杂志编辑委员会最新发布的《心血管疾病患者血糖波动管理的专家共识》(以下简称"共识")正是针对这一问题,系统构建了心血管疾病患者血糖波动从识别到监测的完整体系,为临床医师提供了精准管理的"导航"。

血糖波动,不止于高与低的动态失衡
血糖波动:时间维度上的糖代谢紊乱
共识明确指出,血糖波动是指特定时间区间内血糖或其他评价葡萄糖稳态的参数在高峰和低谷之间变化的状态,可分为短期波动(日内及日间血糖波动)和长期波动(如HbA1c变异性)。这种波动并非简单的"高血糖"或"低血糖",而是反映了机体糖调节机制的稳定性。例如,急性冠脉综合征患者即使HbA1c正常,仍可能因应激反应出现血糖波动,这种波动对内皮功能的损伤甚至超过持续性高血糖。
心血管疾病患者血糖波动的诱因
血糖波动可由多种因素(疾病因素和非疾病因素)导致的饮食习惯改变、运动习惯改变、用药习惯改变(降糖治疗方案或影响血糖代谢的其他药物治疗方案调整)及神经-体液-内分泌系统功能失调等引起。
当心血管疾病发生时,尤其是急危重症阶段,患者的血糖波动呈现"多因一果"的复杂机制:神经-体液-内分泌系统紊乱导致胰岛素抵抗骤升,手术创伤引发的应激反应使儿茶酚胺大量释放,围术期禁食与进食模式的突然改变,以及利尿剂、糖皮质激素等药物对糖代谢的干扰,共同构成了血糖波动的"助推器"。
监测工具的进化:从单点检测到动态图谱
传统血糖监测指标的局限性
临床中最易陷入的误区,是过度依赖HbA1c和空腹血糖判断糖代谢状态。共识强调,HbA1c反映的是过去2-3个月的平均血糖,无法捕捉急性血糖波动;空腹血糖作为单次检测指标,其本身生物变异性较大,难以客观地反映餐后血糖及血糖波动情况。
糖化白蛋白是葡萄糖与人体血液中的血浆白蛋白发生糖化反应的产物。其检测值能反映糖尿病患者近2~3周内的平均血糖水平,是观察中短期血糖控制情况的较好指标。糖化白蛋白虽能弥补HbA1c的时效性不足,但仍无法体现日内波动。共识推荐将HbA1c、糖化白蛋白与空腹血糖联合分析,用于识别近期急性血糖波动,但三者的联合检测仍不能替代动态监测。
持续葡萄糖监测(CGM):精准捕捉血糖波动
CGM通过检测皮下组织间葡萄糖浓度,提供连续多日的动态血糖数据,其优势在于:
全面反映波动特征:CGM提供的葡萄糖在目标范围内时间(TIR)、葡萄糖高于目标范围时间(TAR)、葡萄糖低于目标范围时间(TBR)、血糖变异性(血糖变异系数或血糖水平标准差)等指标,能量化血糖波动的幅度与时长。
识别隐匿性低血糖:传统指尖血糖监测每天仅3-4次,难以发现夜间或无症状低血糖。CGM可捕捉到24小时内的低血糖事件,尤其是老年心血管患者常见的无症状低血糖。
指导治疗调整:美国FDA批准的集成式CGM系统可直接用于制定糖尿病治疗(包括调整胰岛素剂量)决策。
动态葡萄糖图谱(AGP):波动规律的"可视化报告"
AGP是CGM标准化的核心报告内容,将多日CGM数据叠加在24小时时间轴上,AGP报告主要包括平均葡萄糖、葡萄糖管理指数(通过平均血糖换算的HbA1c)及血糖波动指标,AGP图谱以及每日葡萄糖曲线,其中AGP图谱为报告的主要内容,直观呈现日内与日间波动。其核心价值在于:
识别波动模式:若AGP显示早餐后1小时血糖峰值超过13.9mmol/L,而晚餐后无明显升高,提示需调整早餐碳水化合物比例或增加餐时胰岛素;
评估治疗效果:调整降糖方案后,若AGP中四分位数间距变窄,说明血糖稳定性改善;
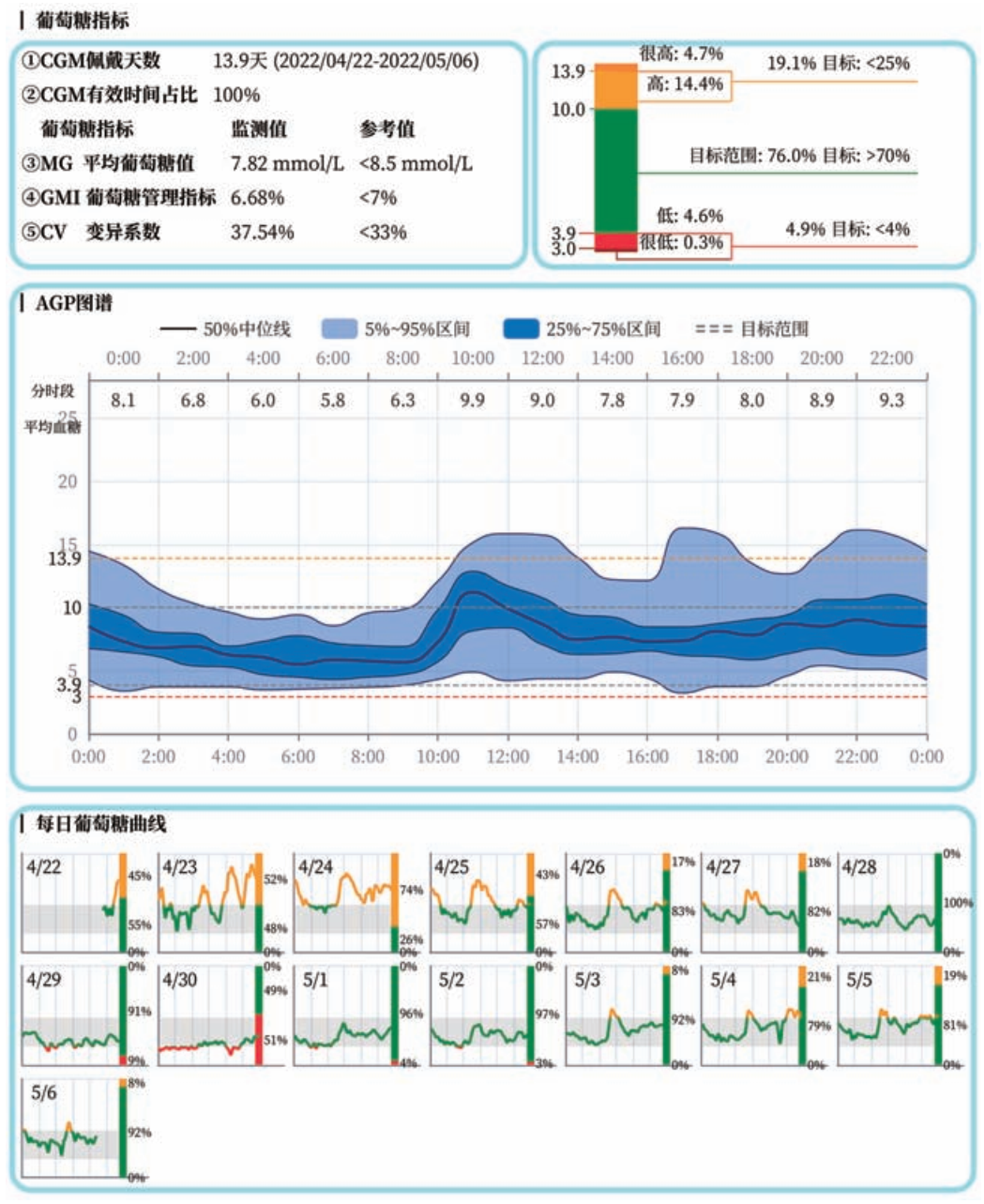
AGP报告示例
图注: AGP:动态葡萄糖图谱,CGM:持续葡萄糖监测;MG:平均葡萄糖值,GMI:葡萄糖管理指标,CV:变异系数
(AGP图谱是将多日的葡萄糖监测数据叠加在1个标准日(24 h)相应时间点所生成的图,图中5条平滑曲线表示CGM的数据,两条灰色虚线中间的区域表示葡萄糖目标范围,通常为3.9~10.0 mmol/L;蓝色区域反映患者整体血糖控制情况和降糖方案的效果,上下限之间的空间越窄,所代表的葡萄糖日间变异程度相对较小;理想情况下,浅蓝色区域越靠近内侧蓝色区域越好,代表葡萄糖变异程度相对越小)
共识特别指出,在解读AGP结果时应着重分析血糖变化的规律和趋势,结合每日葡萄糖曲线尽量查明造成血糖异常波动的可能原因。
另外,AGP解读需结合患者饮食、运动、用药记录,避免单纯依据数值调整治疗。例如,某患者AGP显示午餐后血糖骤升,需先确认是否因当日午餐摄入过量碳水化合物,而非立即增加降糖药剂量。
"HbA1c正常,血糖就没问题"是亟待纠正的认知误区
HbA1c长期以来被视为糖尿病诊断和血糖控制的"金标准",案例中的老李正是因此陷入危险。实际上,HbA1c正常仅说明长期平均血糖达标,不能排除短期波动。HbA1c的检测原理是葡萄糖与血红蛋白的不可逆结合,其数值受2-3个月内血糖水平的平均影响。这意味着,即使患者在近期(如1-2周内)因急性心肌梗死、心力衰竭等应激状态出现剧烈血糖波动,只要整体平均水平未显著升高,HbA1c仍可维持正常。
更值得警惕的是,HbA1c无法反映低血糖风险。多数依从性较好的心血管疾病患者HbA1c正常,但一旦发生严重低血糖引发的心律失常、心肌缺血,可能直接导致严重后果。
心血管疾病患者的血糖管理,正从"追求HbA1c达标"向"实现血糖稳定"转型。共识的核心主张是:HbA1c正常仅代表长期平均血糖合格,而血糖波动的危害同样致命,需建立"平均血糖+波动指标"的双轨评估体系。
更新临床思维:从"控制平均"到"稳定波动"
心血管疾病与血糖波动的相互作用,早已超越"糖尿病合并心脏病"的简单范畴,形成"糖心共病"的复杂网络。
临床医师应避免陷入三大误区:一是"HbA1c正常则无需监测波动",二是"血糖波动仅见于糖尿病患者",三是"应激性高血糖无需干预"。我们需要认识到:对心血管患者而言,血糖的"稳定性"比"平均值"更重要。
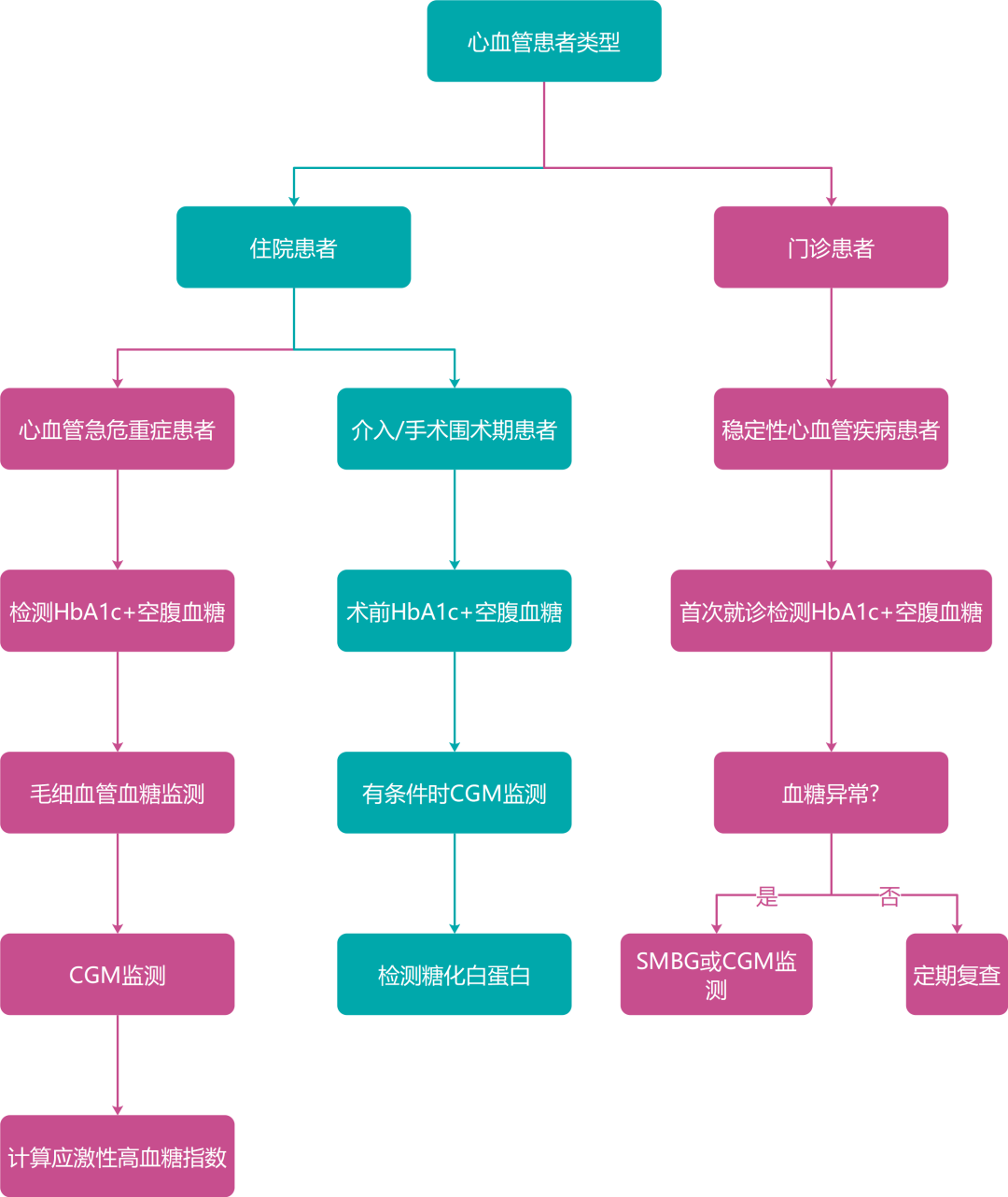
临床医师需走出"唯HbA1c论"的误区,根据患者病情选择合适的监测工具——急危重症用CGM捕捉实时波动,围术期用AGP评估模式特征,门诊患者用家庭自我血糖监测(SMBG)结合HbA1c长期随访。唯有如此,才能实现从"控制血糖"到"管理波动"的跨越,真正践行"糖心共管"的理念。
