

点击图片进入ESC 2025学术专栏
2025年欧洲心脏病学会年会(ESC 2025)于8月29日正式召开。会议期间,《2019 ESC/EAS血脂异常管理指南:2025重点更新》[1]的发布成为焦点,该指南汇集最新循证证据,致力于推动动脉粥样硬化性心血管疾病(ASCVD)更加精准、早期和个体化的防控策略。
本次指南更新针对八大核心临床议题提出具体建议,涵盖总体风险评估、急性冠脉综合征住院降脂治疗、脂蛋白(a)检测、新型降脂疗法应用等关键领域。值得关注的是,创新降脂药物英克司兰作为PCSK9靶点治疗的重要进展,在此次更新中获得重要阐述。 本文将针对本次指南更新内容进行深入解读。
一、三大核心要点解析
1.新算法评估下高危人群扩容,LDL-C管控升级
更新推荐使用SCORE2和SCORE2-OP算法替代既往SCORE算法,用于评估40~89岁无已知CVD人群未来10年发生心肌梗死(MI)、缺血性卒中或致死性ASCVD事件的风险。
更新重新定义了“非常高危、高危、中危和低危”人群(表1),强调在风险评估中考虑风险调节因素[如早发CVD家族史、亚临床动脉粥样硬化影像学证据、冠状动脉钙化评分(CAC)、Lp(a)升高等],特别是在风险处于临界值或中危的人群,以优化风险分层并指导治疗决策(表2)。更新首次明确将影像学证实的亚临床ASCVD纳入风险分层考量,即使患者尚未出现临床症状,但若影像学检查(如冠脉CT)已证实存在亚临床动脉粥样硬化斑块或高CAC评分,其心血管风险等级也应上调。
表1. 心血管危险分层(Table 3 Cardiovascular risk categories)

表2. 基于SCORE2和SCORE2-OP算法进行风险评估之外需考虑的风险修正因素

随着风险评估标准趋于多维化,被划分为高危及以上人群的数量显著增加,这对低密度脂蛋白胆固醇(LDL-C)的控制强度和目标值提出了更高要求,并进一步凸显早期干预的必要性。对于非常高危患者,其LDL-C目标值不仅要求<1.4 mmol/L(<55 mg/dL),甚至可考虑<1.0 mmol/L(<40 mg/dL)(图1)。
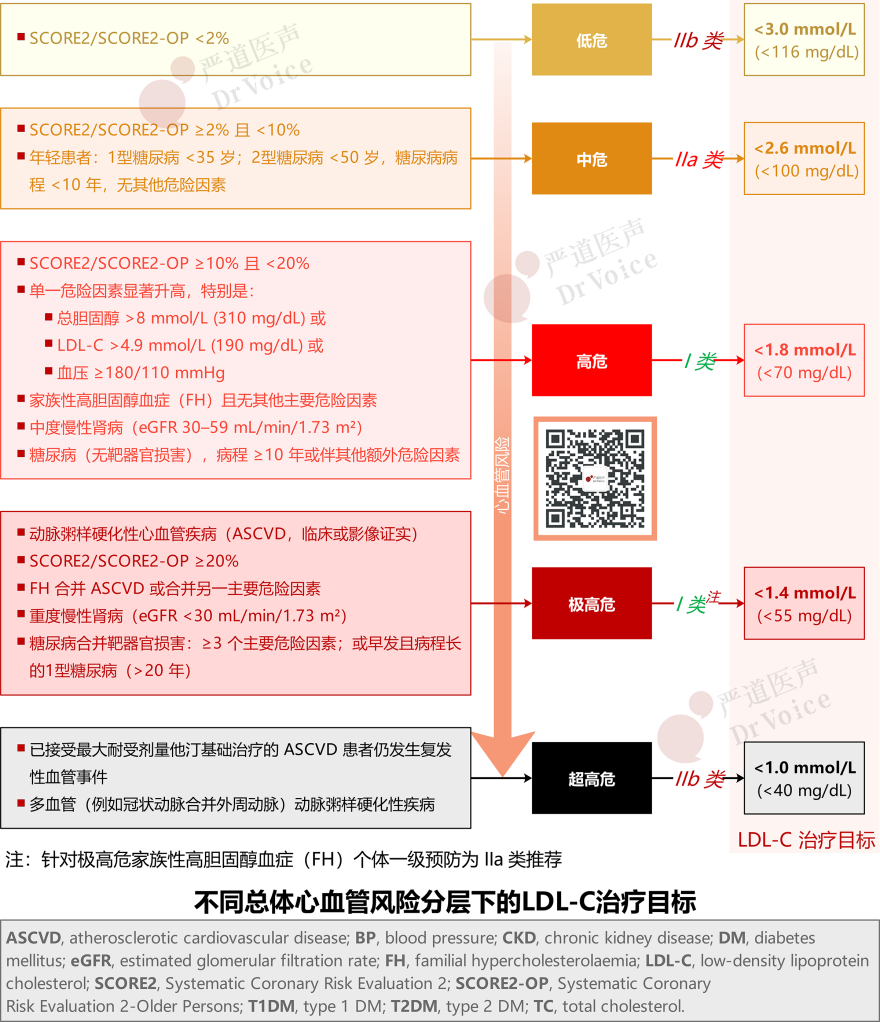
图1. 不同总体心血管风险分级下的LDL-C治疗目标
2.ACS患者“尽早强化”的降脂策略
ACS患者是心血管事件的极高危人群。研究显示,ACS患者在出院后1年内主要心血管不良事件(MACE)的复发风险极高:前100天内发生率可达10%,5年内累积风险更是高达33%。基于此类证据,本次更新明确推荐ACS入院期间即应强化降脂,其核心原则是“越早、越低、越好”。具体而言,应根据患者ACS事件发生前的降脂治疗情况,立即启动他汀类药物治疗,并在必要时联用≥1种非他汀类药物。
除ACS急性期治疗外,更新还强调在启动或强化降脂治疗后4~6周应检测LDL-C水平,并强烈推荐长期治疗以将LDL-C水平降至推荐目标值以下。
3.推动Lp(a)常规筛查
本次指南更新首次将Lp(a)列为独立章节(第六章),标志着Lp(a)在血脂管理领域的重大临床意义获得权威共识。新数据提示,高Lp(a)水平可导致更高的ASCVD和主动脉瓣狭窄(AVS)风险,单位颗粒或胆固醇含量高于LDL-C;并将Lp(a)>50 mg/dL(105 nmol/L)列为心血管风险增强因素(Ⅱa,B),影响约20%的人群(表3)。
表3. 脂蛋白(a)[Lp (a)] 检测推荐

建议所有成年人至少检测一次Lp(a),必要时可多次检测,尤其在家族性高胆固醇血症(FH)、早发ASCVD且无其他明确危险因素、具有早发ASCVD或高Lp(a)家族史、以及中危/临界风险人群中,Lp(a)筛查尤为重要。
目前,特异性降低Lp(a)的药物研发正处于临床试验阶段,RNA注射疗法[包括反义寡核苷酸(ASO)及小干扰RNA(siRNA)]可靶向降低肝细胞产生的Lp(a)达80%~98%。在等待特异性疗法正式获批之前,建议基于患者的绝对心血管风险和Lp(a)水平,采取更严格的风险因素管理和更积极的LDL-C控制策略。
二、新型降脂药物与治疗策略
1.“英克司兰”的未来潜力
本次指南更新系统性梳理了新型降脂药物,特别肯定了以英克司兰(Inclisiran)为代表的siRNA药物。

英克司兰通过抑制PCSK9基因表达发挥作用,具有长效和强效的特点。两项心血管结局试验(NCT03705234、NCT05030428)正在进行中,预计于2026年公布结果,令临床翘首以待。
此次ESC大会发布的意大利一项多中心、回顾性研究对此进行了专门探索,共纳入132例起始英克司兰治疗的患者,并根据MMAS-8量表评分分为他汀低、中、高依从性三个亚组[2]。结果发现,他汀依从性越高,英克司兰降低LDL-C的效果越好,依从性低、中、高患者的LDL-C降幅分别为44%、62%和77%(P<0.01)。在ORION-8研究中,患者接受英克司兰治疗最长时间达6.8年,随访结束时,78.4%患者达到LDL-C目标,LDL-C自基线平均降幅为49.4%,且其降低LDL-C作用未随时间延长而减弱,安全性和耐受性良好[3]。这些研究在真实世界体现了英克司兰长期治疗的强效疗效和安全性。
2.强化长期联合治疗的必要性
对于无法通过他汀类药物治疗来降低LDL-C水平和心血管事件风险的患者,推荐单独使用或联合使用具有明确心血管获益的非他汀类药物疗法。并应基于患者的降脂目标个体化选择用药(表4)。
表4. 药物降低低密度脂蛋白胆固醇(LDL-C)治疗推荐

三、特殊人群的血脂管理
1.家族性乳糜微粒血症综合征(FCS)
根据APPROACH研究,推荐Volanesorsen(300 mg/周)用于FCS导致的严重高甘油三酯血症的患者(甘油三酯>750 mg/dL或>8.5 mmol/L),以降低TG水平及胰腺炎发生风险(Ⅱa,B)。
2.HIV感染者的一级预防
随着抗逆转录病毒治疗(ART)的进步,HIV感染者寿命显著延长,但其ASCVD风险较普通人群增加50%~100%。更新根据REPRIEVE研究,推荐≥40岁HIV感染者无论其基线LDL-C水平或风险评估结果,都使用他汀类药物进行一级预防(Ⅰ,B),并根据药物间相互作用选择他汀类药物。
3.癌症患者的心血管毒性风险管理
基于STOP-CA等试验证据,对于化疗相关心血管毒性高危或非常高危的成人患者,为降低蒽环类药物诱导的心功能不全风险,应考虑使用他汀类药物以预防心功能不全(Ⅱa,B)。
四、ESC 2025其他指南共识更新速览
1.《2025 ESC/EACTS瓣膜性心脏病管理指南》[4]
新版指南在2021指南的基础上,以改进诊疗、优化患者治疗为核心。其亮点体现在:在诊疗模式上,强调多学科团队决策与以患者为中心的理念,高危病例转诊至高容量中心保障质量,并将三维超声、CT、CMR等先进影像确立为核心评估手段;在干预策略上,TAVI适应症扩展至低危重度AVS、高危二叶式主动脉瓣反流患者,规范TAVI与SAVR选择标准;在具体疾病管理中,明确原发性二尖瓣反流无症状干预标准,肯定微创手术/TEER价值,支持三尖瓣反流同期修复及经导管治疗优势,统一结构性瓣膜退化定义,更新DOAC使用建议,新增性别特异性考量章节,推动管理向精准规范迈进。
2.《2025 ESC心肌炎与心包炎管理指南》[5]
本指南为ESC首次发布的心肌炎相关指南,也是首次同时针对心肌炎和心包炎发布的临床指导性文件,提出了“炎症性心肌心包综合征(IMPS)”新概念,整合了两种疾病的共性病理机制与临床表现。指南强调多模态影像学的核心地位,提出采用更新版路易斯湖标准诊断急性心肌炎,敏感性高达88%;心内膜活检适用于高危患者(室速/EF<40%)。创新性推荐分层康复管理,打破传统绝对静养模式,并建立了预警指标体系。
3.《2025 ESC心血管疾病与妊娠管理指南》[6]
结合最新循证证据,在2018版基础上进行了更新,聚焦生育自主权与母婴健康,倡导“透明化沟通+共享决策”模式。针对罕见病高危妊娠,摒弃“一刀切”禁忌,建议多学科评估风险;所有CVD女性需在个体化综合评估(医疗需求、用药、年龄等)后自主决策;青春期起与先天性心脏病女性讨论妊娠风险;更新妊娠期用药指导(如部分他汀可全程使用),避免不必要停药;建立“妊娠期心脏团队”,并明确剖宫产场景、心脏移植术后妊娠等待期等细化推荐,降低孕产妇风险。
4.《2025 ESC心理健康与心血管疾病共识》[7]
ESC首次发布“心理健康与CVD”科学声明,强调二者双向关联(心理问题增加心血管风险,CVD加剧心理问题,合并时结局更差),倡导理念转变。建议将心理健康筛查纳入心血管常规诊疗,心理治疗患者定期评估心血管风险;推动建立“双心医学团队”(多学科整合诊疗),并根据地区需求调整。同时指出当前知识空白(如患病率、重度问题支持证据),呼吁从“单一治疗”转向“全人健康管理”,探索改善心理状态并降低心血管风险等方向。
五、总结
2025 ESC/EAS血脂异常管理指南重点更新不仅是循证医学发展的重要里程碑,更是CVD精准防治理念的深刻体现。从传统的“达标治疗”向“个体化精准管理”转变,从“被动干预”向“主动预防”升级,本次更新为临床实践注入了新活力。随着英克司兰等创新药物结局试验的完成、Lp(a)靶向治疗的突破,以及人工智能辅助风险评估技术的成熟,血脂管理将迎来更加智能化、个性化的未来。
五部指南/共识齐发,更将为CVD的预防、诊断和治疗提供前沿指导,对全球CVD防控实践产生重要影响。期待广大心血管医生积极学习贯彻新指南精神,将最新研究成果转化为临床实践,共同推动CVD防治事业高质量发展,为患者带来更好的生存质量和预后。
参考文献:
⇅ 向上滑动阅览