
我国高血压管理正面临知晓率低、治疗率低和控制率低的“三低”困境,其背后潜藏着一个常被忽视的核心问题——高容量负荷。尽管长期提倡限盐,我国居民钠盐摄入量仍居高不下,加之盐敏感人群比例高,许多高血压患者实际上处于容量过负荷状态,这不仅加大了血压控制的难度,更显著增加了心、脑、肾等靶器官损害的风险。《中国高血压防治指南(2024年修订版)》明确提出高血压管理需遵循“分级、分期、分型”原则,其中分型管理的关键之一便是识别和处理高容量负荷型高血压。

由王继光教授、孙宁玲教授领衔,发布了《高血压患者高容量负荷的评估和管理专家共识》,专家共识系统梳理高容量负荷的概念、评估方法及管理策略,为推动精准化、个体化的高血压管理提供临床参考。
高容量负荷的概念与多重病理影响
高容量负荷绝非简单的“水多了”,而是一种由于体内液体积聚过多,导致循环容量和心脏做功增加,进而引发并维持血压升高的复杂病理状态。其危害远不止于血压数值的升高,更涉及多系统的调节紊乱与长期损害。
首先,高容量负荷的核心驱动因素是钠水潴留,这与高盐摄入、盐敏感性、肥胖、糖尿病、肾功能受损及心功能不全等多种危险因素密切相关。体内过多的钠离子如同海绵,吸附水分,扩充了细胞外液容量,直接增加了心脏的前负荷和心输出量,从而推高血压。
其次,其病理影响是全身性与多系统的。它直接导致体液-神经调节功能紊乱,RAAS(肾素-血管紧张素-醛固酮系统)与SNS(交感神经系统)的失衡既是因也是果,形成恶性循环。这些机制共同作用,可导致心肌肥厚、心力衰竭、动脉粥样硬化、心肌梗死、脑梗死以及肾脏纤维化、肾功能衰竭等一系列严重并发症。值得注意的是,许多临床医生仅关注血压数值本身,而忽视了其背后容量负荷对靶器官的持续性损害,此为常见误区之一。
因此,深刻理解高容量负荷的病理本质,是对其进行有效评估和精准管理的理论基石。将其简单视为一个利尿剂应用的指征,而未能从全身病理生理角度审视其深远影响,是临床实践中需要避免的首要误区。
高容量负荷的易患人群与复杂机制
识别易患人群是实施精准管理的第一步。高容量负荷并非均匀分布于所有高血压患者中,其在特定人群中的发生率显著增高,其背后的病理生理机制也呈现多因素、多通路交织的特点。
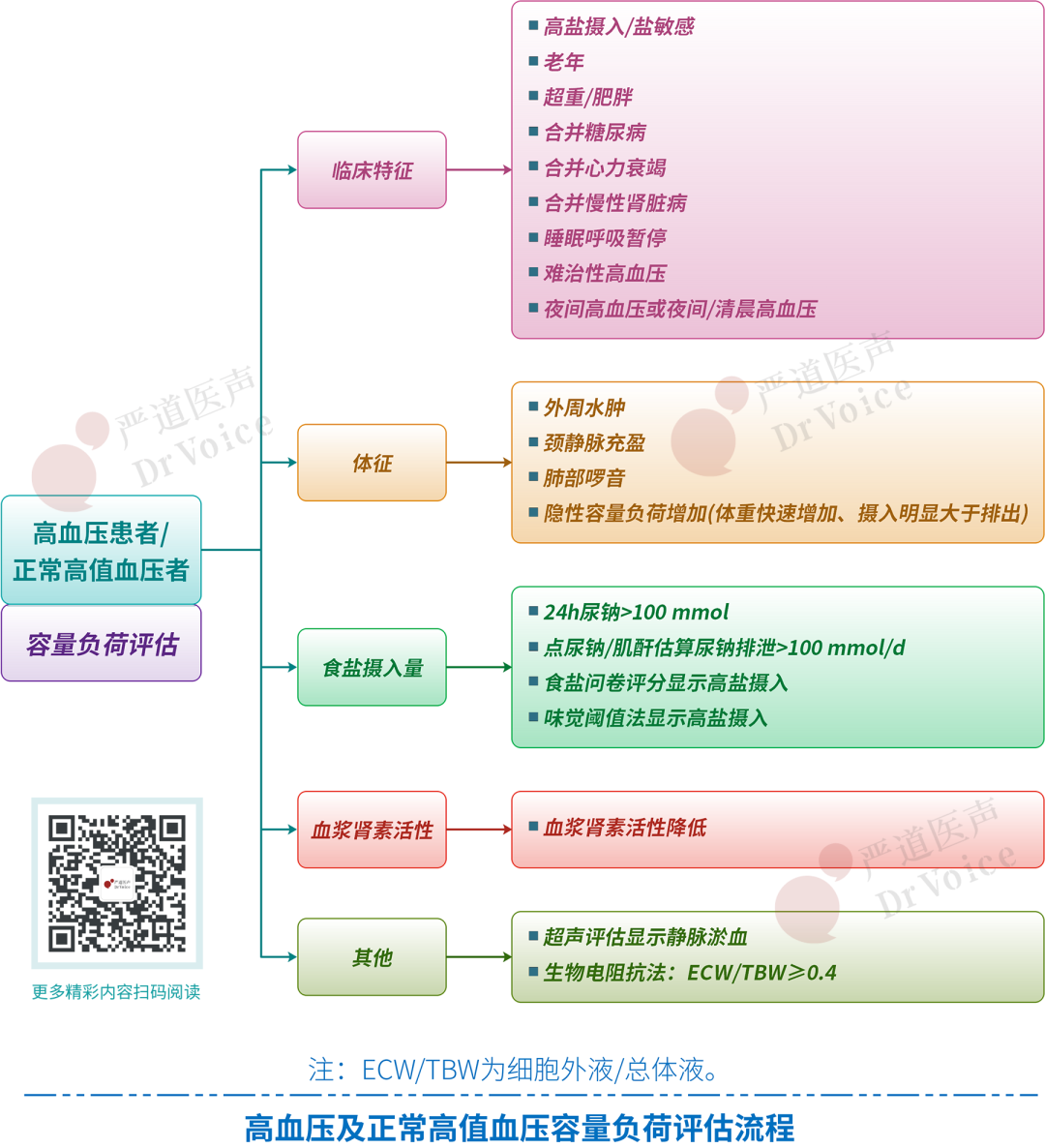
首先,高容量负荷高血压的易患人群具有鲜明特征。主要包括:高盐摄入/盐敏感性高血压、老年高血压、超重/肥胖者,以及合并CKD、心力衰竭、糖尿病和阻塞性睡眠呼吸暂停综合征(OSAS)的高血压患者。此外,某些特殊临床表型,如难治性高血压、夜间高血压、夜间和清晨持续性高血压,也常常存在隐匿的容量负荷增加。临床医生需警惕,并非所有患者都会出现明显水肿,对于高危人群及特殊表型,即使无明显体征,也应主动评估其容量状态,避免陷入“无水肿即无容量过多”的误区。
其次,容量负荷增加的机制复杂多样,主要可归纳为四个方面:第一,钠水潴留与肾脏调节异常是核心驱动。盐敏感者存在压力性利钠失效(肾脏排钠功能受损),而心力衰竭、CKD、OSAS和高胰岛素血症等可通过激活肾交感神经,增加肾小管钠重吸收。第二,神经-内分泌失衡,如RAAS与SNS过度激活抑制排钠,而心房利钠肽(ANP)分泌减少(见于老年、盐敏感及难治性高血压)则削弱了身体的排钠能力。第三,血管内皮功能、炎症与氧化应激。高盐、肥胖等状态导致慢性炎症和氧化应激,损伤血管内皮,增加血管通透性,促进液体外渗,同时减少钠排泄。第四,其他机制如非甾体抗炎药、避孕药中的激素、甘草等药物或物质也可通过不同途径导致钠水潴留。
因此,对高容量负荷的管理必须建立在对其多元机制的理解之上。不同患者的主导机制可能不同,这意味着治疗策略也应有侧重。例如,对于RAAS过度激活者,联合使用RAAS抑制剂与利尿剂可能效果更佳;而对于ANP相对不足者,ARNI类药物则提供了新的作用途径。机械性地对所有患者套用同一利尿方案,是另一个需要规避的临床误区。
容量负荷的评估:从传统体征到现代技术
精准评估容量负荷是实现有效管理的前提。评估方法多样,各有其优势、局限性与适用场景,临床医生应避免过度依赖单一方法,而需采用综合策略,并结合患者具体情况选择最适宜的评估手段。
首先,临床体征评估是基础但存在明显局限性。显性容量负荷过重的体征包括外周水肿、颈静脉充盈、肺部啰音和体重快速增加等。然而,水肿的敏感度和特异度不高,且更重要的是,存在大量“隐性水肿”或容量负荷增加,其临床体征不明显,极易被忽视。对于液体摄入明显大于排出或体重快速上升的患者,必须提高警惕,避免因无典型体征而漏诊隐性高容量状态。
其次,实验室和器械评估方法提供了更客观的指标。第一,尿钠检测是反映钠摄入和容量状态的直接方法。24小时尿钠测定是评估钠摄入量的“金标准”(尿钠>100mmol/24h提示高钠摄入),但操作繁琐。点尿钠/肌酐比值估算法可用于个体化限盐干预前后的对比,便捷但存在一定误差(高值低估、低值高估),不宜用于预测心血管风险。饮食问卷法和味觉阈值法更为粗略。第二,血浆肾素活性(PRA)或浓度(PRC)和醛固酮浓度检测有助于判断容量状态。钠摄入增加常导致PRA和醛固酮下降,提示高容量状态;若PRA低而醛固酮高,需警惕原发性醛固酮增多症。需注意降压药物会干扰检测结果。第三,超声评估是无创有效的工具。下腔静脉(IVC)直径及塌陷率、肺超声(LUS)B线(提示肺水肿)、VExUS评分(综合评估静脉淤血)均可提供有价值的信息。第四,生物电阻抗分析(BIA)可无创测量体液成分,当ECW/TBW(细胞外液/总体液)≥0.40时提示容量超负荷,其临床应用价值正在探索中。
因此,临床实践中应摒弃“唯体征论”或“唯单项指标论”的片面思维,倡导综合评估。上面的流程图为此提供了清晰的临床路径:面对高血压/正常高值血压患者,需系统询问病史、查体,并结合尿钠、PRA、超声乃至BIA等指标进行判断。尤其对于高危人群,主动、系统地评估容量负荷应成为常规,这是避免管理盲区的关键。
高容量负荷的管理:目标、原则与分层策略
管理高容量负荷型高血压的核心目标是通过纠正高钠/高容量状态,提高血压达标率,并最终降低心脑肾并发症的风险。其管理遵循评估先行、生活方式干预为基础、药物治疗为核心、器械治疗为补充的层级化原则。
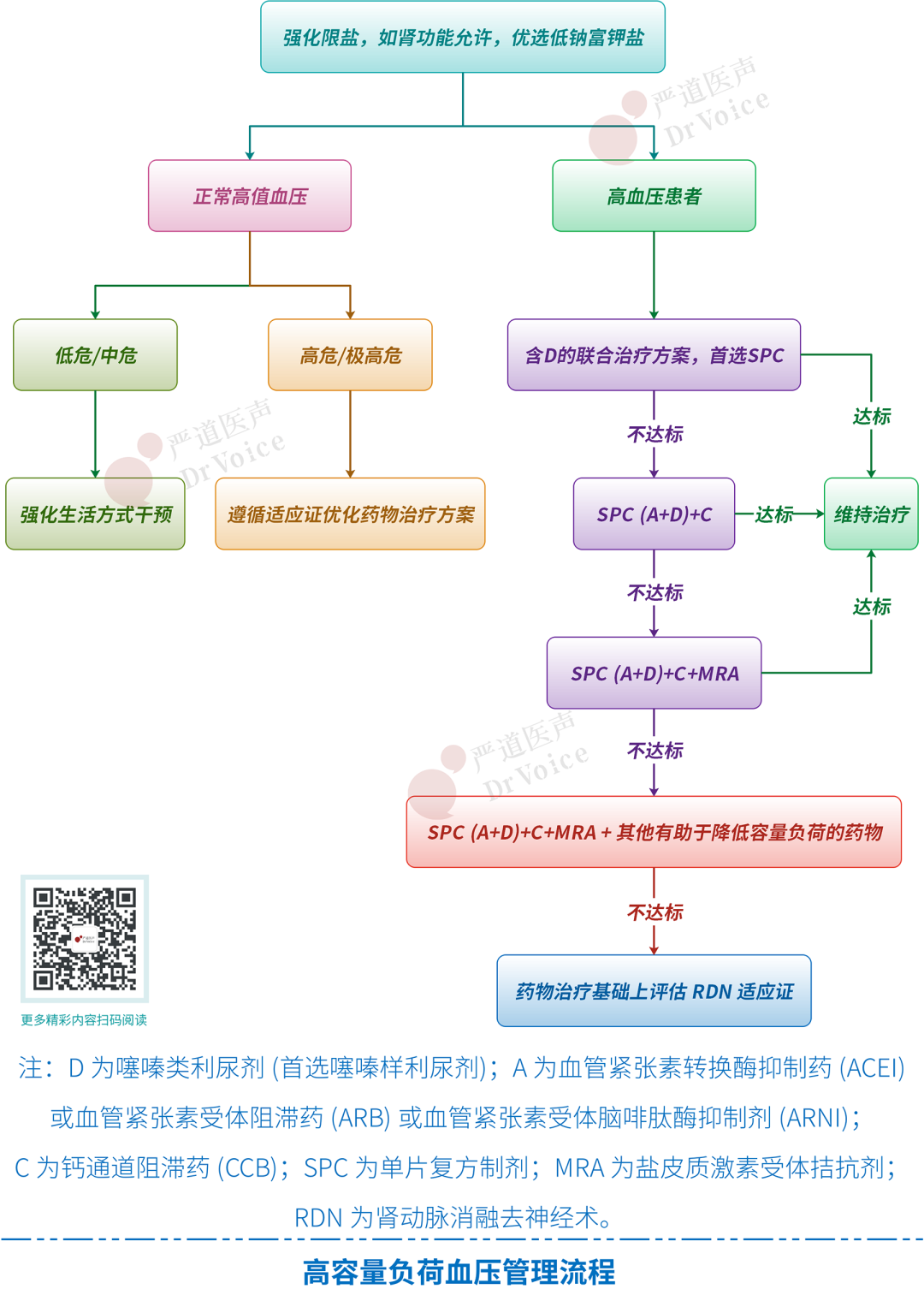
首先,明确管理与治疗的基本原则。所有高血压患者均应进行容量评估,及早识别高容量负荷。对于已明确存在高容量的患者,管理策略包括:第一,启动以严格限钠(<5g/d)为核心的生活方式干预,肾功能允许者强烈推荐使用低钠富钾盐,这不仅降压,还能带来心血管获益。第二,实现精准的血压管理,首选包含利尿剂的联合降压方案,并优先选用有循证证据支持的单片复方制剂(SPC),以提高依从性和疗效。
其次,治疗方案需分层、分型,个体化实施。第一,生活方式干预是基石。限钠和适当补钾是直接针对容量的措施。与普通盐相比,低钠富钾盐被证实可显著降低血压和心血管事件风险。对于合并肥胖/超重的患者,减重至关重要,因其本身可改善盐敏感性和容量状态。第二,药物治疗需优选利于改善容量的药物。利尿剂是核心,其中噻嗪样利尿剂(如吲达帕胺)因其降压和心血管保护证据更充分,被认为可能优于噻嗪型利尿剂(如氢氯噻嗪)。袢利尿剂适用于重度肾功能不全(eGFR<30)或水肿患者。RAAS抑制剂(ACEI/ARB)与利尿剂联用(A+D)机制互补,协同利钠排水,是经典优选用法。盐皮质激素受体拮抗剂(MRA) 如螺内酯、依普利酮,是难治性高血压伴高容量负荷的重要选择。ARNI 通过增强利钠肽系统发挥排钠利尿作用,尤其适合心衰或盐敏感性高血压。SPC(如A+D的复方)是提高依从性的重要策略。新兴药物中,SGLT2抑制剂和GLP-1受体激动剂在降糖/减重之外,也显示出明确的促进排钠、降低容量和血压的作用,为合并糖尿病、肥胖的高血压患者提供了新选择。第三,对于药物控制不佳者,可考虑器械治疗如肾动脉消融去神经术(RDN),但其在高容量人群中的证据仍需积累。
因此,临床医生在管理高容量负荷时,应避免“重药物、轻生活干预”、“利尿剂使用不足或选择不当”以及“联合方案缺乏机制考量”等误区。管理流程图提供了清晰的阶梯方案:从强化限盐和低钠富钾盐开始;高血压患者首选含D的SPC(A+D);不达标则升级至SPC (A+D) + C;仍不达标可加用MRA或其他容量调节药物;最终可考虑RDN。这种基于评估、层层递进的策略,是实现血压有效控制和远期预后改善的保障。
攻克血压,需要精准容量管理
高容量负荷是我国高血压管理中的突出挑战,尤其在盐敏感、老年、难治性高血压及合并多种疾病的患者中极为普遍。面对这一挑战,临床思维需从单纯降压转向对容量状态的深度评估与系统管理。
回顾《高血压患者高容量负荷的评估和管理专家共识》全文,我们必须清醒认识到:第一,高容量负荷的评估需综合化,切勿仅凭有无水肿做判断,应积极利用尿钠、PRA、超声等工具,尤其要关注高危人群的隐性容量增多。第二,生活方式干预,特别是严格限钠和推广低钠富钾盐,是成本效益极高且能带来远期获益的基石措施,其重要性不亚于药物治疗。第三,药物治疗方面,利尿剂是核心,但需注意不同利尿剂的差异。噻嗪样利尿剂(如吲达帕胺)相较于噻嗪型利尿剂,可能具有更好的降压疗效和心血管保护作用,在与RAAS抑制剂组成SPC时是优先推荐。第四,管理策略需个体化和阶梯化,遵循共识推荐的流程图,从生活干预到A+D SPC,再到联合CCB、MRA乃至新型药物,层层递进,同时评估器械治疗的可能性。
展望未来,高容量负荷的评估与管理仍需进一步探索与优化。我们需要更简便、精准的无创评估技术,需要更多关于不同利尿剂及SPC在不同人群中长期获益的循证证据,也需要更深入地研究新兴药物(如SGLT2i、GLP-1RA、醛固酮合酶抑制剂)在调节容量和血压中的作用地位。通过不断提高认知水平和技术能力,优化药物与非药物策略,我们有望为高容量负荷高血压患者提供更为有效、安全的个体化治疗方案,最终改善其长期生活质量和心血管预后。