
《2026 ACC/AHA血脂异常管理指南》并非简单的更新,而是一次重要的演进与更名。其全称从《2018 ACC/AHA胆固醇管理指南》变更为《2026 ACC/AHA血脂异常管理指南》,标志着临床认知的深化,即动脉粥样硬化性心血管疾病(ASCVD)的风险不仅源于低密度脂蛋白胆固醇(LDL-C),还与甘油三酯(TG)、残余颗粒及脂蛋白(a)[Lp(a)]等致动脉粥样硬化脂蛋白密切相关。因此,本指南的范畴扩展至对所有血脂异常(包括高胆固醇血症、高甘油三酯血症和Lp(a)升高)的评估、管理和监测。
指南的核心精神可概括为“更早、更低、更个体化”。它强调终身风险管理的概念,提倡从儿童和青少年时期就开始健康生活方式干预,并对高风险人群尽早启动药物治疗,以减少终生暴露于高浓度致动脉粥样硬化脂蛋白的时间。同时,基于自2018年以来多项大型随机对照试验(如FOURIER, ODYSSEY OUTCOMES, CLEAR OUTCOMES, REDUCE-IT等)的高质量证据,指南提出了更积极的降脂目标和更丰富的联合治疗策略。
以下,我们将从风险评估、生活方式、药物治疗及特殊人群管理等维度,提炼出本指南的70个记忆要点。
01
风险评估与监测
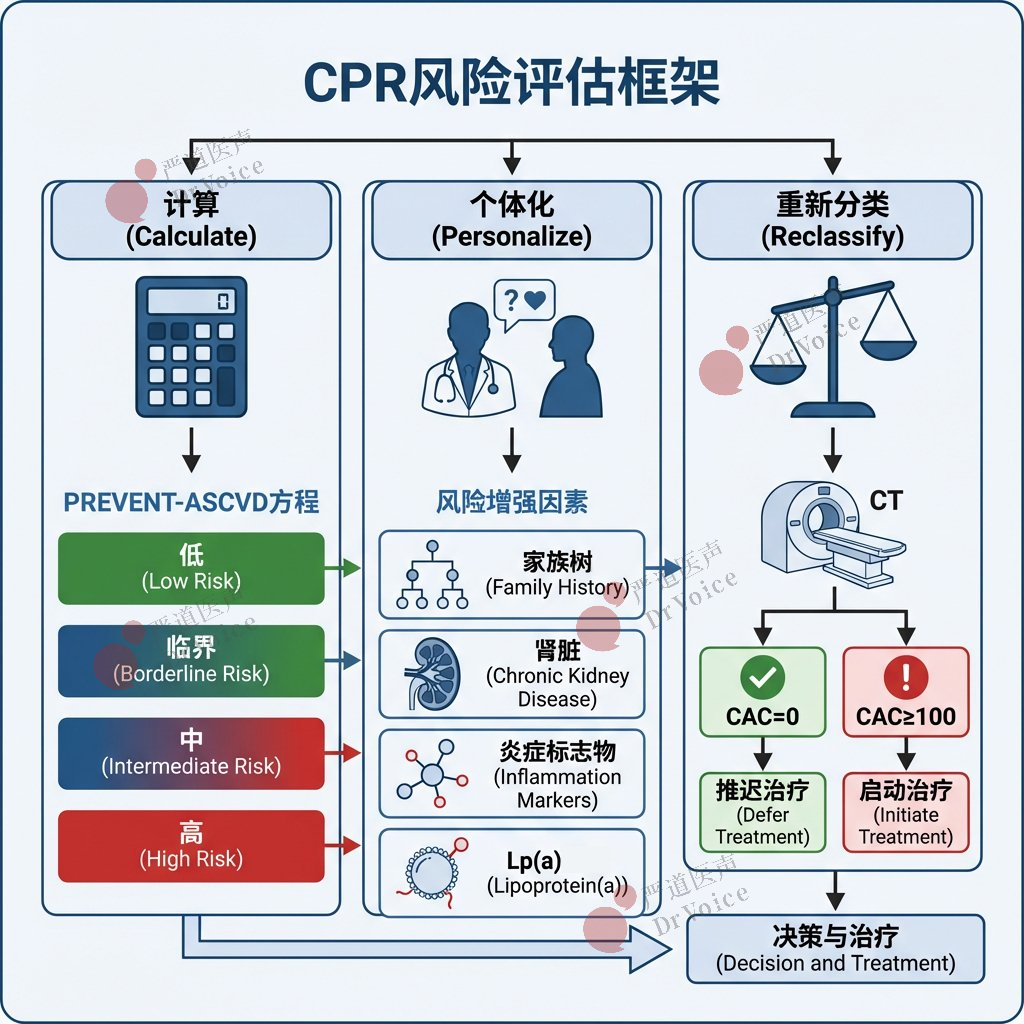
1. 风险评估框架(CPR框架):对于一级预防,推荐采用“计算(Calculate)-个体化(Personalize)-重新分类(Reclassify)”的框架。即先使用PREVENT-ASCVD方程计算10年风险,再结合风险增强因素进行个体化讨论,若决策仍有不确定性,可考虑用冠状动脉钙化(CAC)评分进行风险重新分类。
2. PREVENT-ASCVD方程:这是2026指南推荐用于评估30-79岁成人10年ASCVD风险的核心工具。计算出的风险分为:低风险(<3%)、临界风险(3%至<5%)、中风险(5%至<10%)和高风险(≥10%)。
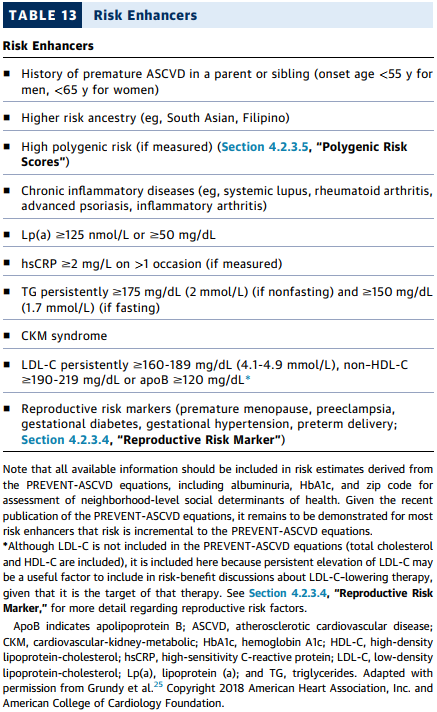
3. 风险增强因素:在临界或中风险人群中,以下因素可能提示更高的风险,支持启动或强化降脂治疗:早发ASCVD家族史、慢性肾病(CKD)、代谢综合征、慢性炎症性疾病(如银屑病、类风湿关节炎)、女性特定风险(如先兆子痫、早产)、脂蛋白(a)[Lp(a)] ≥125 nmol/L(或≥50 mg/dL)等。
4.CAC评分的应用:对于临界或中风险且决策不确定的成人(男性≥40岁,女性≥45岁),测量CAC评分有助于重新分类风险。CAC=0支持推迟药物治疗(未来5年内);CAC≥100 AU或≥第75百分位数(基于年龄、性别和种族)则支持启动降脂治疗。
5.血脂检测更新:对于已进行标准血脂检测的成人和儿童,在估算LDL-C时,优先使用Martin/Hopkins公式或Sampson/NIH公式,而非传统的Friedewald公式,以提高准确性。
6.非空腹血脂的适用性:推荐使用标准非空腹或空腹血脂谱来记录基线、评估风险和指导治疗。非空腹血脂能反映日常状态,提高便利性。空腹检测对有TG升高史(尤其是≥400mg/dL[≥4.5mmol/L])和/或有早发ASCVD家族史或遗传性血脂异常家族史的人群最有帮助。
7.非-HDL-C与载脂蛋白B(apoB)的重要性:非-HDL-C与载脂蛋白B水平相关性良好,对于ASCVD风险评估和治疗监测至关重要。在LDL-C与apoB不一致的情况下(常见于ASCVD、CKM综合征、糖尿病和/或TG升高者),apoB是更准确的风险预测和治疗指导标志物。
8.监测频率:启动或调整降脂治疗后,应在4-12周复查血脂谱,此后每6-12个月,通过血脂谱监测治疗反应,以评估疗效和依从性。
02
生活方式管理
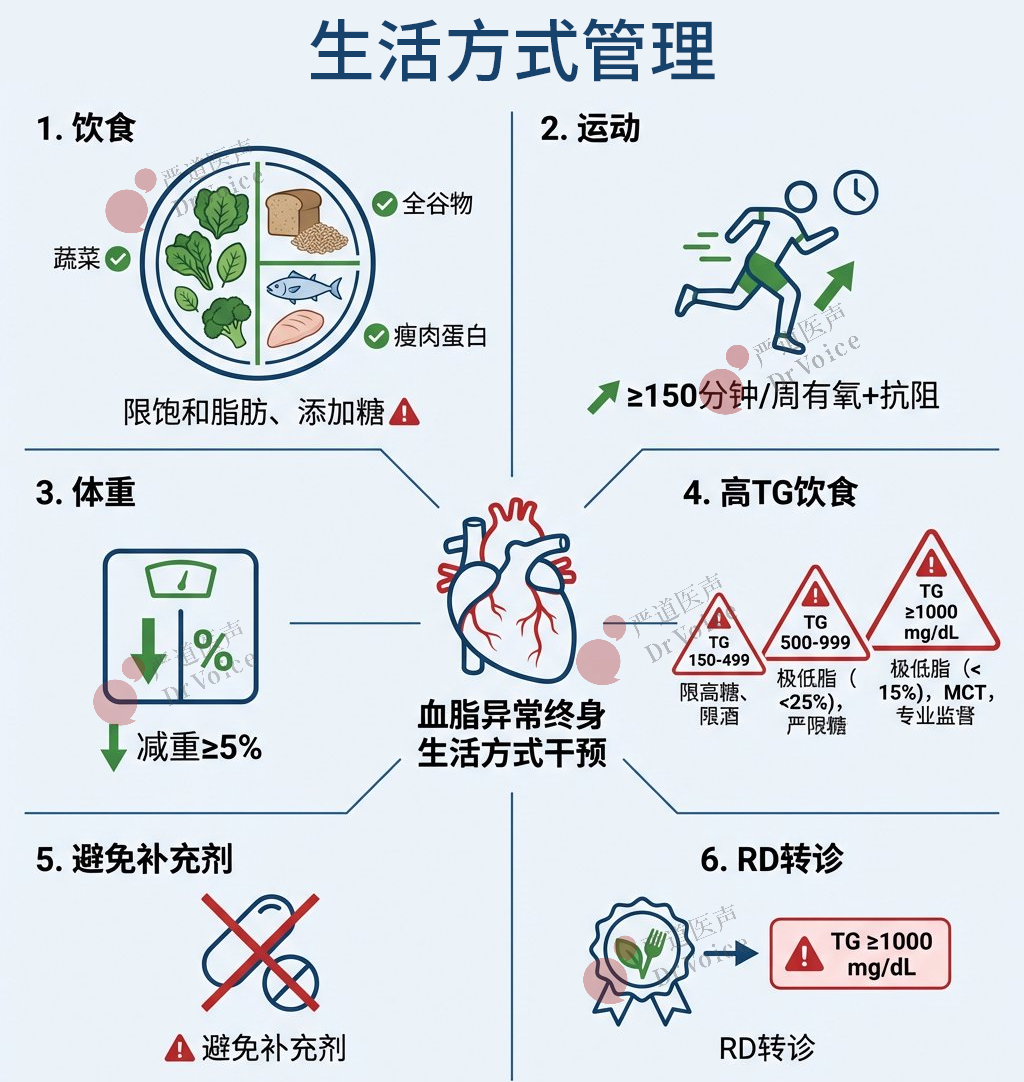
9.终身预防:健康饮食、规律运动、维持健康体重、健康睡眠、压力管理和避免烟草,应终身提倡,从儿童期开始,以预防血脂异常。
10.饮食模式:推荐有益心脏健康的饮食模式,重点是摄入蔬菜、水果、全谷物、瘦肉蛋白,限制饱和脂肪、反式脂肪、胆固醇、钠和添加糖。
11.高甘油三酯血症的饮食:需个体化。TG 150-499 mg/dL(1.7-5.6mmol/L)者,建议低添加糖、低精制碳水化合物、低饱和脂肪、限制酒精;TG 500-999 mg/dL(5.7-11.3mmol/L)者,在上述基础上需戒酒并个体化限制总脂肪;TG≥1000 mg/dL(11.3 mmol/L)者(尤其家族性乳糜微粒血症综合征),需极低脂饮食(脂肪供能<15%)、戒酒、避免添加糖,并可能需要注册营养师指导。
12.体重管理:对于超重/肥胖的血脂异常者,建议通过咨询和治疗减重≥5%并维持,以改善血脂。
13.体力活动建议:推荐每周≥150分钟中高强度有氧运动,加上每周2天的上下肢抗阻训练,作为改善血脂和心血管健康的一部分。
14.膳食补充剂不推荐:基于有限且不一致的数据,以及降脂和降低ASCVD风险的益处有限,不建议血脂异常患者使用膳食补充剂来降低LDL-C或TG。
15.注册营养师转诊指征:对于空腹TG≥1000 mg/dL(11.3 mmol/L)的个体,建议转诊给注册营养师,以制定个体化治疗计划,降低TG和胰腺炎风险。
03
药物治疗策略
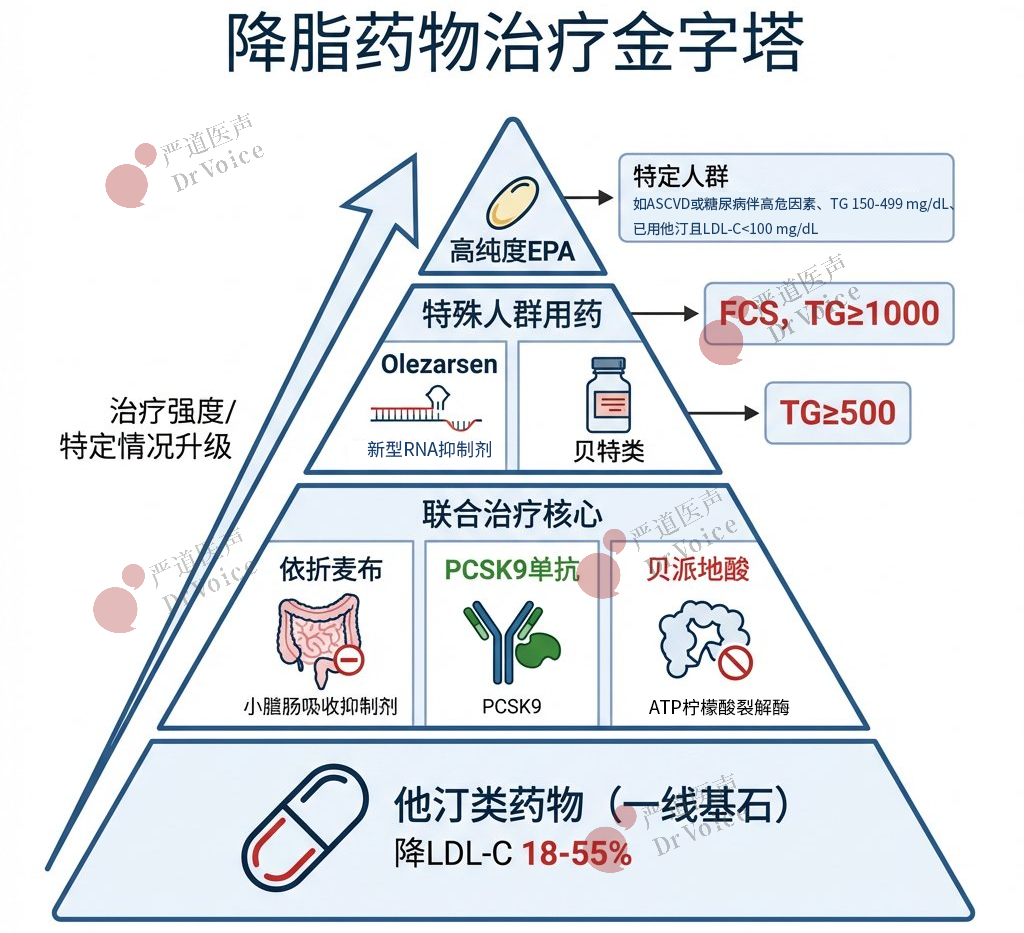
16.他汀类药物仍是基石:作为降低ASCVD风险的一线治疗,拥有最广泛的临床结局证据。不同他汀的降LDL-C强度不同(预期降低18%-55%)。
17.非他汀类药物角色提升:当单用他汀疗效不足或不耐受时,联合治疗至关重要。依折麦布、PCSK9单克隆抗体(如依洛尤单抗、阿利西尤单抗)、贝派地酸是主要选择。
18.联合治疗:非他汀类药物与低/中等强度他汀联用,也可实现LDL-C降低≥50%。由于临床惰性、认为只有他汀类药物能降低ASCVD风险的误解、药物的获取障碍、对潜在副作用的担忧以及临床医生和患者认为没有必要等原因,非他汀类药物的使用仍然不足。
19.药物选择考量:选择非他汀类药物时,需考虑所需降幅、ASCVD结局证据、安全性、耐受性、成本和患者偏好。
20.贝特类药物:是严重高甘油三酯血症(≥500 mg/dL,尤其≥1000 mg/dL)的一线选择,可降低TG 30%-50%。但在他汀基础上加用贝特,未显示能进一步减少心血管事件。
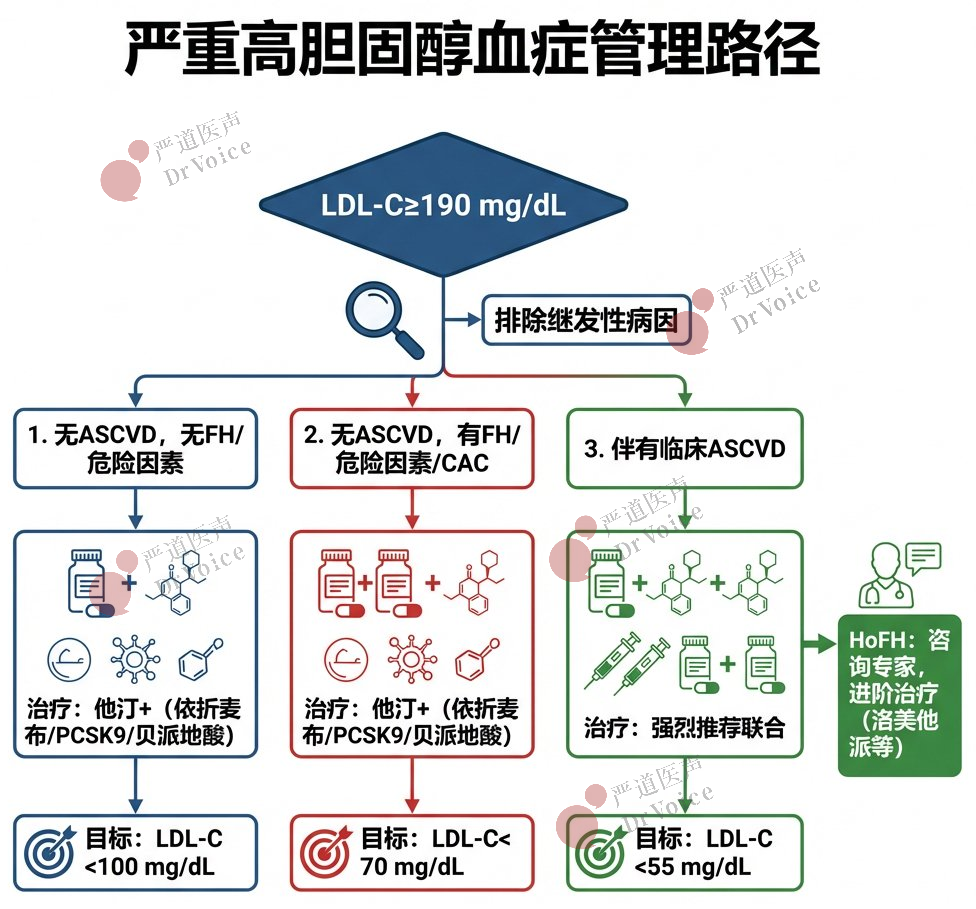
21.高纯度EPA(二十碳五烯酸乙酯):对于特定人群(如ASCVD或糖尿病伴高危因素、TG 150-499 mg/dL、已用他汀且LDL-C<100 mg/dL),可考虑加用EPA以降低ASCVD风险。
22.新型降TG药物:对于家族性乳糜微粒血症综合征且空腹TG≥1000 mg/dL(11.3mmol/L)者,推荐使用Olezarsen(一种载脂蛋白C3抑制剂)作为饮食辅助,以降低TG和胰腺炎风险。
23.烟酸地位下降:由于副作用风险高,已成为严重高甘油三酯血症的最后一线选择。
04
一级预防的要点
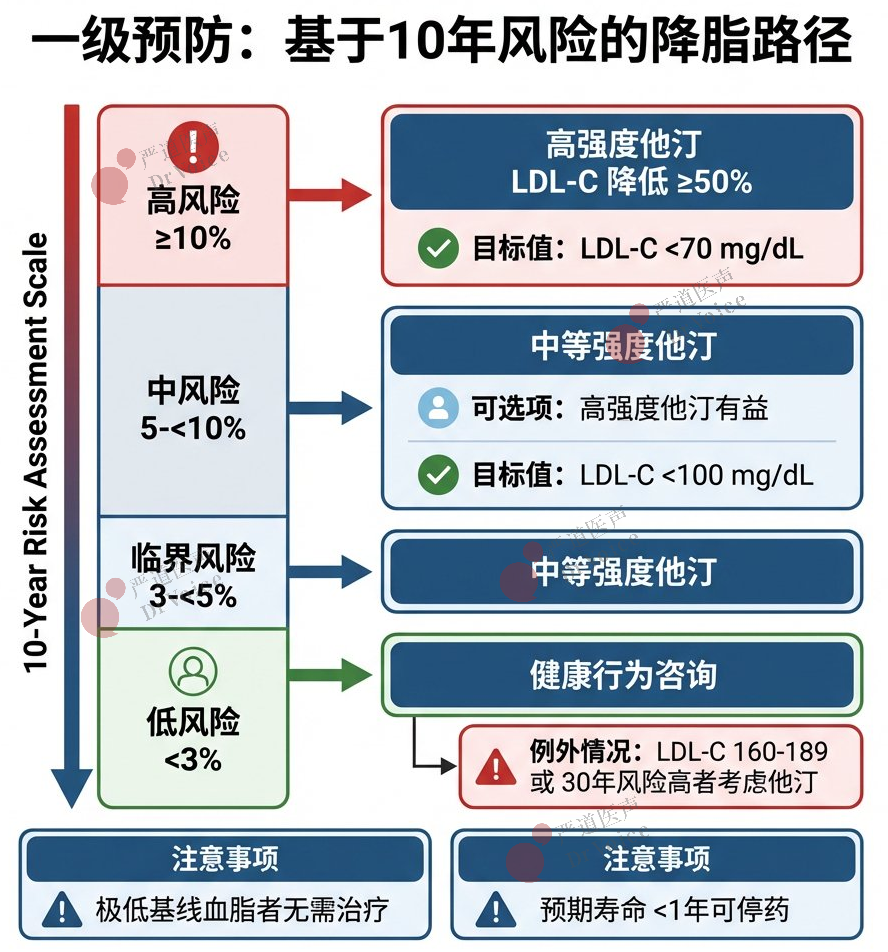
24.10年ASCVD低风险(<3%):主要进行健康行为咨询。但若LDL-C为160-189 mg/dL(4.1-4.9 mmol/L),或30-59岁者30年风险≥10%,使用中等强度他汀以减少致动脉粥样硬化脂蛋白累积暴露是合理的。
25.10年ASCVD临界风险(3%至<5%)与中风险(5%至<10%):
建议至少使用中等强度他汀,以实现LDL-C降低≥30%-49%。
对于中风险范围内较高者,高强度他汀有益,可进一步降低LDL-C≥50%并降低ASCVD风险。
启动他汀治疗后,将LDL-C目标设定为<100 mg/dL(2.6 mmol/L)、非-HDL-C<130 mg/dL(3.4 mmol/L)是合理的。
26.10年ASCVD高风险(≥10%):
推荐采用高强度他汀治疗,以实现LDL-C降低≥50%。
启动他汀后,将LDL-C目标设定为<70 mg/dL(1.8 mmol/L)、非-HDL-C<100 mg/dL(2.6 mmol/L)是合理的。
若使用最大耐受剂量他汀后仍未达上述目标,加用依折麦布是合理的。
也可考虑加用贝派地酸或PCSK9单抗,但需进行获益-风险讨论,考虑成本与偏好。
27.极低基线血脂者:对于未治疗时LDL-C<70 mg/dL(1.8 mmol/L)、非-HDL-C<100 mg/dL(2.6 mmol/L)且无其他危险因素的成年人,启动一级预防降脂治疗不太可能降低ASCVD风险。
28.预期寿命极短者:对于预期寿命<1年者,为避免不必要的用药或药物不良反应,停用为一级预防而开具的降脂治疗可能是合理的。
05
严重高胆固醇血症的管理要点(LDL-C≥190 mg/dL)
29.首要步骤:排除并处理继发性病因(如甲状腺功能减退、肾病综合征等)。
30.基础治疗:推荐使用最大耐受剂量的他汀治疗。
31.无临床ASCVD,且无其他危险因素、无家族性高胆固醇血症(HeFH)、无亚临床动脉粥样硬化者:
新建议:在他汀基础上,推荐加用依折麦布、PCSK9单抗和/或贝派地酸。
治疗目标:LDL-C<100 mg/dL(2.6 mmol/L),非-HDL-C<130 mg/dL(3.4 mmol/L)。
32.无临床ASCVD,但有临床/基因确诊的HeFH、或其他ASCVD危险因素、或有冠状动脉钙化记录者:
新建议:在他汀基础上,推荐加用依折麦布、PCSK9单抗和/或贝派地酸。
治疗目标更为严格:LDL-C<70 mg/dL(1.8 mmol/L),非-HDL-C<100 mg/dL(2.6 mmol/L)。
33.伴有临床ASCVD者:
新建议:在他汀基础上,推荐加用依折麦布、PCSK9单抗和/或贝派地酸。
治疗目标最严格:LDL-C<55 mg/dL(1.4 mmol/L),非-HDL-C<85 mg/dL(2.2 mmol/L)。
34.纯合子家族性高胆固醇血症(HoFH):建议咨询脂质专家,考虑使用洛美他派(lomitapide)、依维苏单抗(evinacumab)、脂蛋白血浆置换等进阶治疗。
35.英克司兰(inclisiran)的应用:对于他汀±依折麦布治疗后LDL-C仍≥100 mg/dL(2.6 mmol/L)的严重高胆固醇血症患者,使用英克司兰以降低LDL-C是合理的。
06
糖尿病患者的管理要点
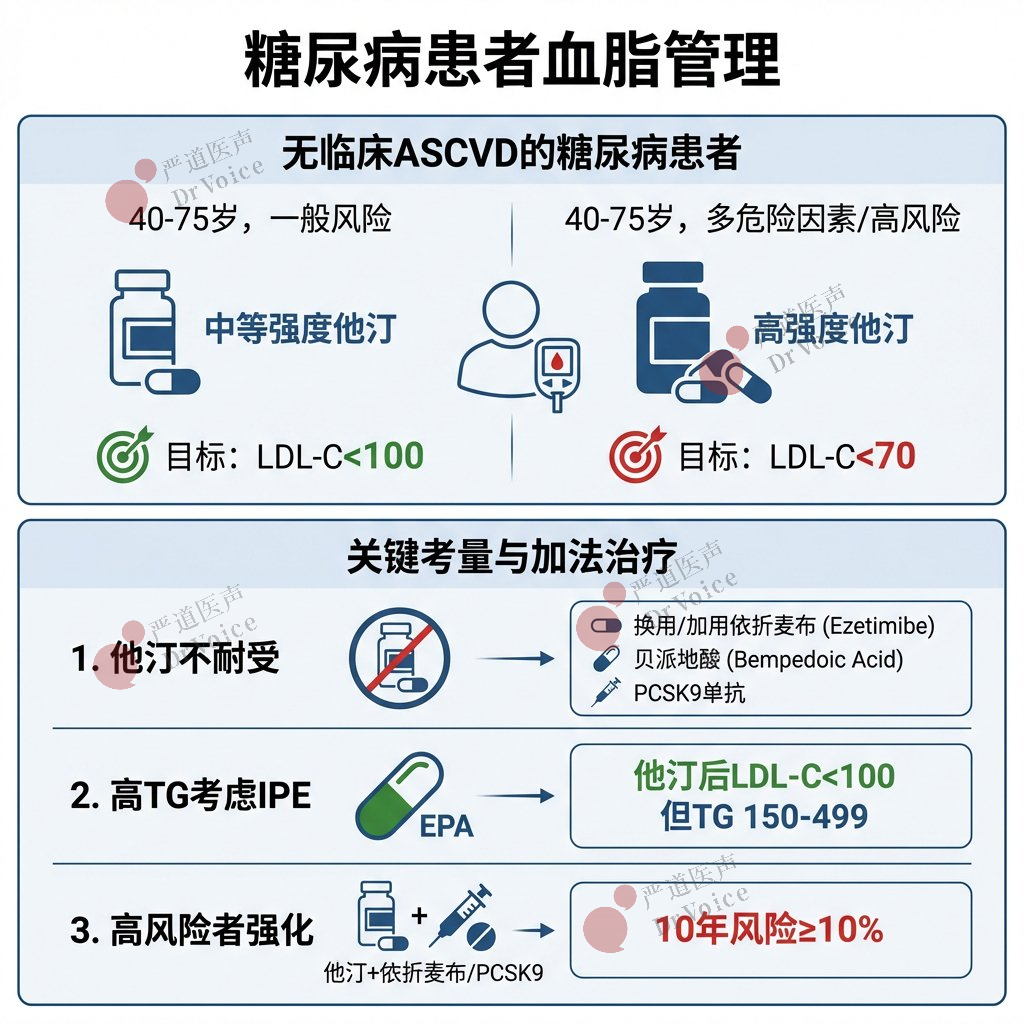
36.40-75岁无临床ASCVD糖尿病患者:
推荐采用中等强度他汀治疗,目标为实现LDL-C降低≥30%-49%。
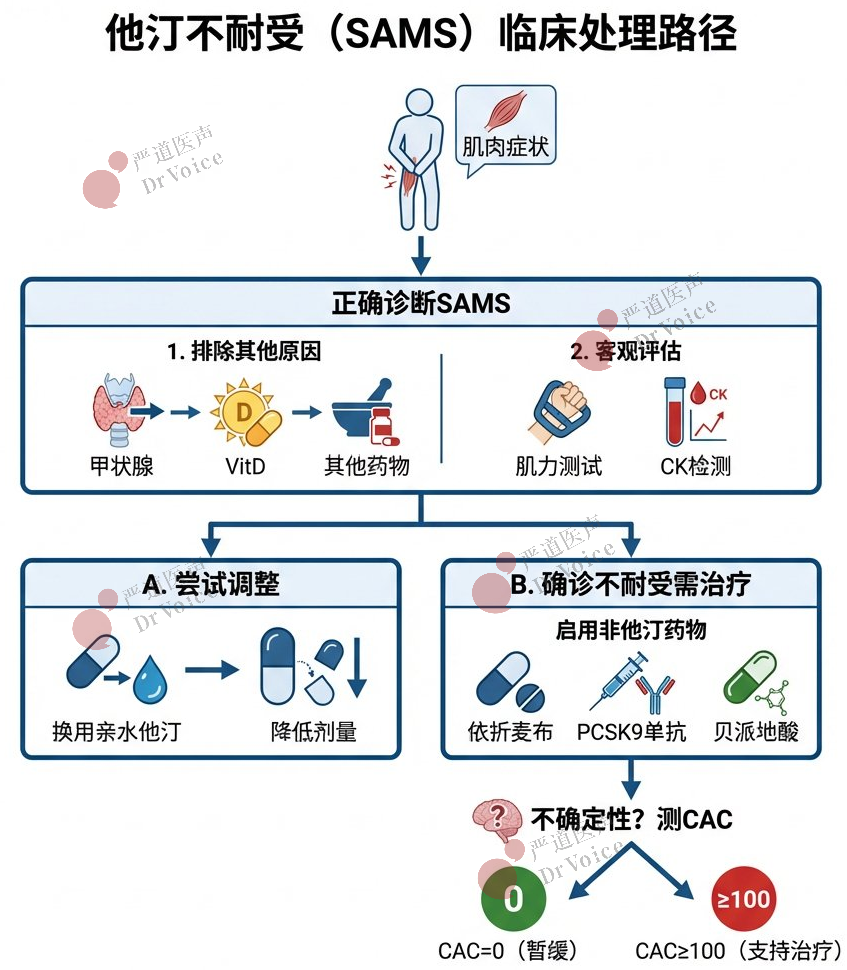
治疗目标:LDL-C<100 mg/dL(2.6 mmol/L),非-HDL-C<130 mg/dL(3.4 mmol/L)。
37.存在多种ASCVD危险因素的40-75岁糖尿病患者:
使用高强度他汀是合理的,目标为实现LDL-C降低≥50%。
治疗目标:LDL-C<70 mg/dL(1.8 mmol/L),非-HDL-C<100 mg/dL(2.6 mmol/L)。
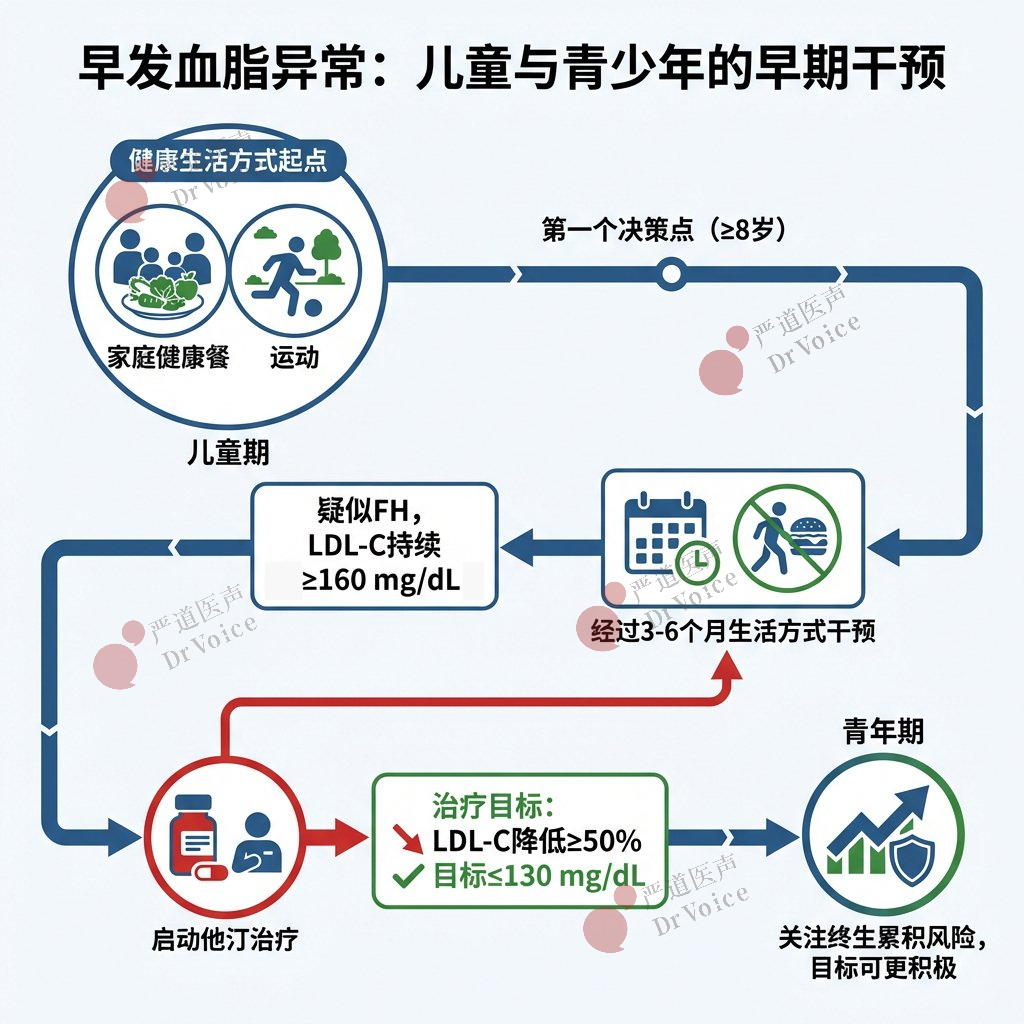
38.他汀不耐受的糖尿病患者:推荐启用依折麦布和/或贝派地酸或PCSK9单抗以降低LDL-C。
39.特定人群考虑IPE:对于无ASCVD但有其他危险因素、已用他汀且LDL-C<100 mg/dL(2.6 mmol/L)但空腹TG仍高(150-499 mg/dL [1.7–5.6 mmol/L])的糖尿病患者,可考虑加用二十碳五烯酸乙酯。
40.高风险糖尿病患者:对于10年风险≥10%者,在他汀基础上加用依折麦布或PCSK9单抗以达到LDL-C<70 mg/dL(1.8mmol/L)的目标可能是合理的。
07
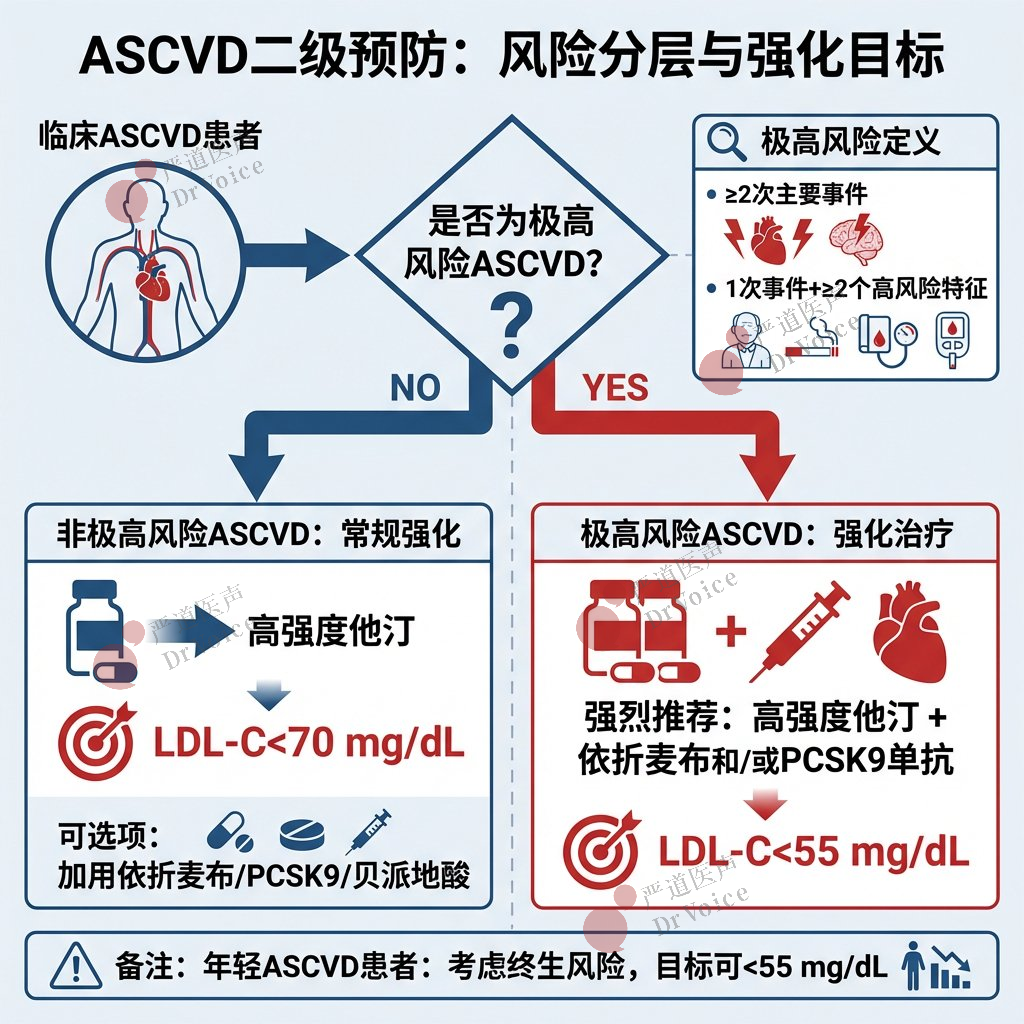
临床ASCVD——二级预防的要点
41.风险分层:二级预防患者需区分是否为“极高风险ASCVD”。
42.极高风险ASCVD定义:①≥2次主要ASCVD事件(过去 12 个月内有ACS病史、有心肌梗死(除上述 ACS 外)病史、有缺血性卒中病史、有症状性外周动脉疾病);或②1次主要ASCVD事件合并≥2个高风险特征(年龄≥65岁、冠脉血运重建史、当前吸烟、糖尿病、心衰史、高血压、他汀+依折麦布治疗后LDL-C仍≥100 mg/dL)。

43.非极高风险ASCVD患者:
应启动高强度他汀治疗。
若未达目标,加用依折麦布、PCSK9单抗或贝派地酸是合理的。
治疗目标:LDL-C<70 mg/dL(1.8mmol/L),非-HDL-C<100 mg/dL(2.6 mmol/L)。
44.极高风险ASCVD患者:
应启动高强度他汀治疗,目标为使LDL-C降低≥50%。
治疗目标更严格:LDL-C<55 mg/dL(1.4 mmol/L),非-HDL-C<85 mg/dL(2.2 mmol/L)。
在他汀基础上,应加用依折麦布和/或PCSK9单抗以达目标。
对于患有临床ASCVD且在最大耐受剂量他汀类药物治疗下仍处于极高风险的成人,也可合理加用贝派地酸(联用或不联用上述药物)。
若无法耐受或获取PCSK9单抗,或偏好低频给药,加用英克司兰是合理的。
45.年轻ASCVD患者:即使未达极高风险标准,考虑到终生累积暴露风险,设定更低的LDL-C目标(如<55 mg/dL[1.4 mmol/L])也是合理的。
08
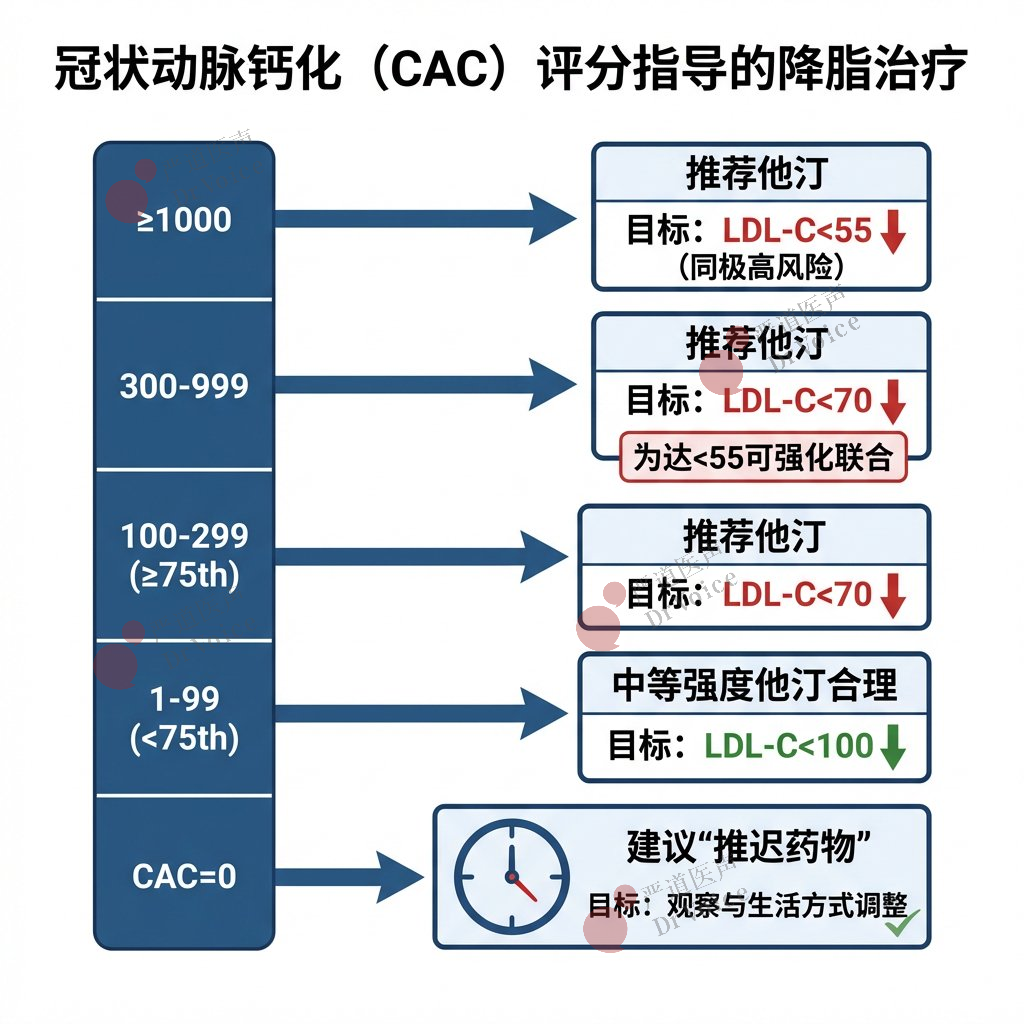
亚临床动脉粥样硬化患者的管理要点
46. 冠状动脉钙化(CAC)≥1000 AU:推荐降脂治疗(他汀一线),目标LDL-C降低≥50%,且LDL-C<55 mg/dL(1.4 mmol/L),非-HDL-C<85 mg/dL(2.2 mmol/L)(同极高风险二级预防)。
47. CAC 300-999 AU:推荐降脂治疗(他汀一线),目标LDL-C降低≥50%,且LDL-C<70 mg/dL(1.8 mmol/L),非-HDL-C<100 mg/dL(2.6 mmol/L)。
48. CAC 100-299 AU 或 ≥第75百分位数:推荐降脂治疗(他汀一线),目标LDL-C降低≥50%,且LDL-C<70 mg/dL(1.8 mmol/L),非-HDL-C<100 mg/dL(2.6 mmol/L)。
49. CAC 1-99 AU 且 <第75百分位数,或非心脏CT偶然发现轻度CAC:使用中等强度他汀是合理的,目标LDL-C降低≥30%-49%,且LDL-C<100 mg/dL(2.6 mmol/L),非-HDL-C<130 mg/dL(3.4 mmol/L)。
50. CAC 300-999 AU者的强化治疗:为达LDL-C<55 mg/dL(1.4 mmol/L)的目标,强化他汀或加用依折麦布、PCSK9单抗或贝派地酸是合理的。
51. 非心脏CT发现冠脉粥样硬化:偶然性发现中重度冠状动脉粥样硬化者,启动高强度他汀合理(目标同CAC 300-999 AU);发现轻度者,启动中等强度他汀合理(目标同CAC 1-99 AU)。
09
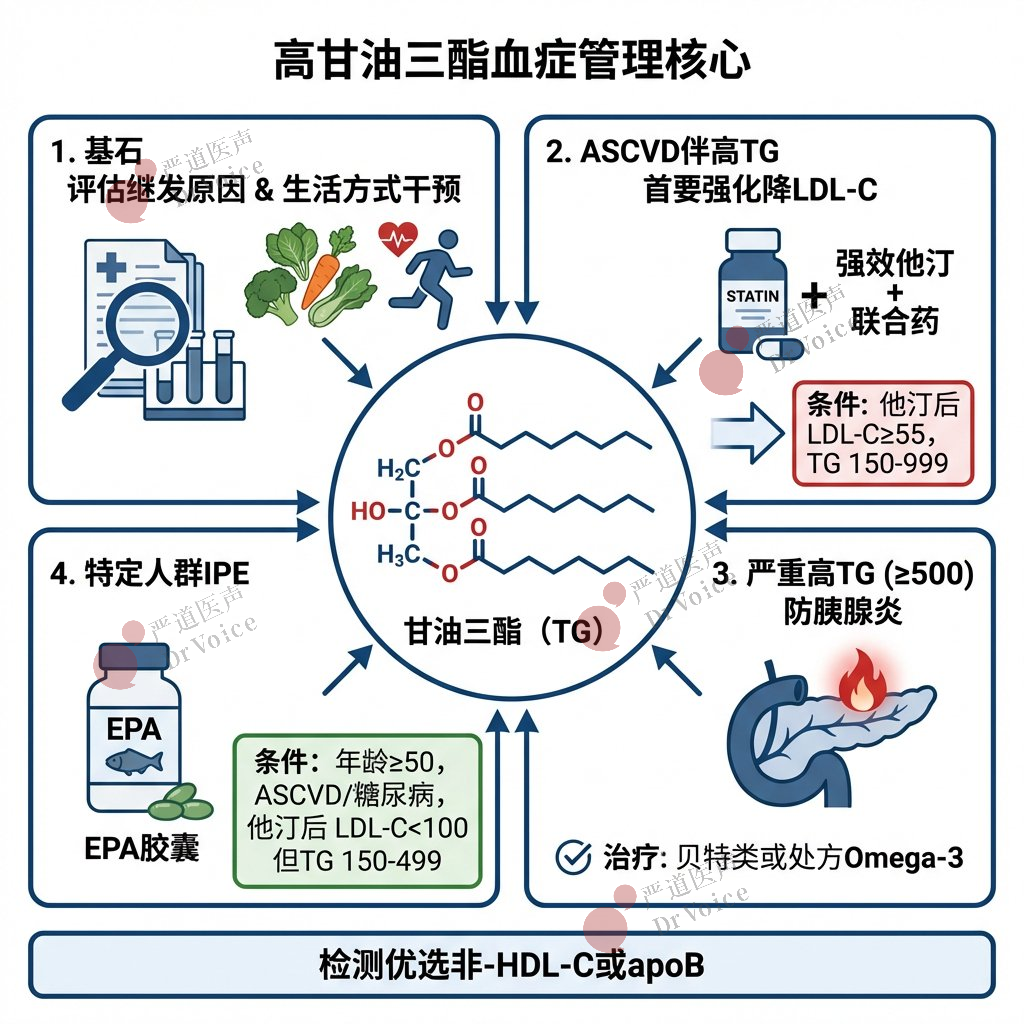
高甘油三酯血症患者的管理要点
52.首要管理:评估继发原因,一线治疗永远是生活方式干预(饮食、运动、减重)。
53.持续高TG定义:处理继发原因并生活方式干预4-12周后,空腹TG仍≥150 mg/dL(1.7 mmol/L)。
54.ASCVD伴高TG的管理核心:对于临床ASCVD患者,若已用最大耐受剂量他汀,但LDL-C≥55 mg/dL(1.4 mmol/L)、非-HDL-C≥85 mg/dL且TG持续在150-999 mg/dL,推荐强化降LDL-C治疗(即加用非他汀药物),而非首选专门降TG药物。
55.严重高TG(≥500 mg/dL):在饮食干预基础上,使用贝特类或处方Omega-3脂肪酸以降低TG水平并降低胰腺炎风险是合理的。
56.家族性乳糜微粒血症综合征(FCS):对于空腹TG≥1000 mg/dL的FCS患者,推荐使用olezarsen作为饮食辅助。
57.二十碳五烯酸乙酯(IPE):年龄≥50岁,伴临床ASCVD或糖尿病+≥1个ASCVD危险因素,已用他汀且LDL-C<100 mg/dL(2.6 mmol/L)但TG持续150-499 mg/dL,加用IPE可能是合理的。
58.40至75岁无ASCVD/糖尿病的中度高TG者:TG水平持续升高至≥150-499 mg/dL(≥1.7-5.6 mmol/L)的成年人,建议通过PREVENT方程评估10年风险,以指导是否需他汀治疗。
59.检测指标选择:对于高TG(≥150 mg/dL)患者,指导临床决策时,检测非-HDL-C或apoB优于LDL-C。
10
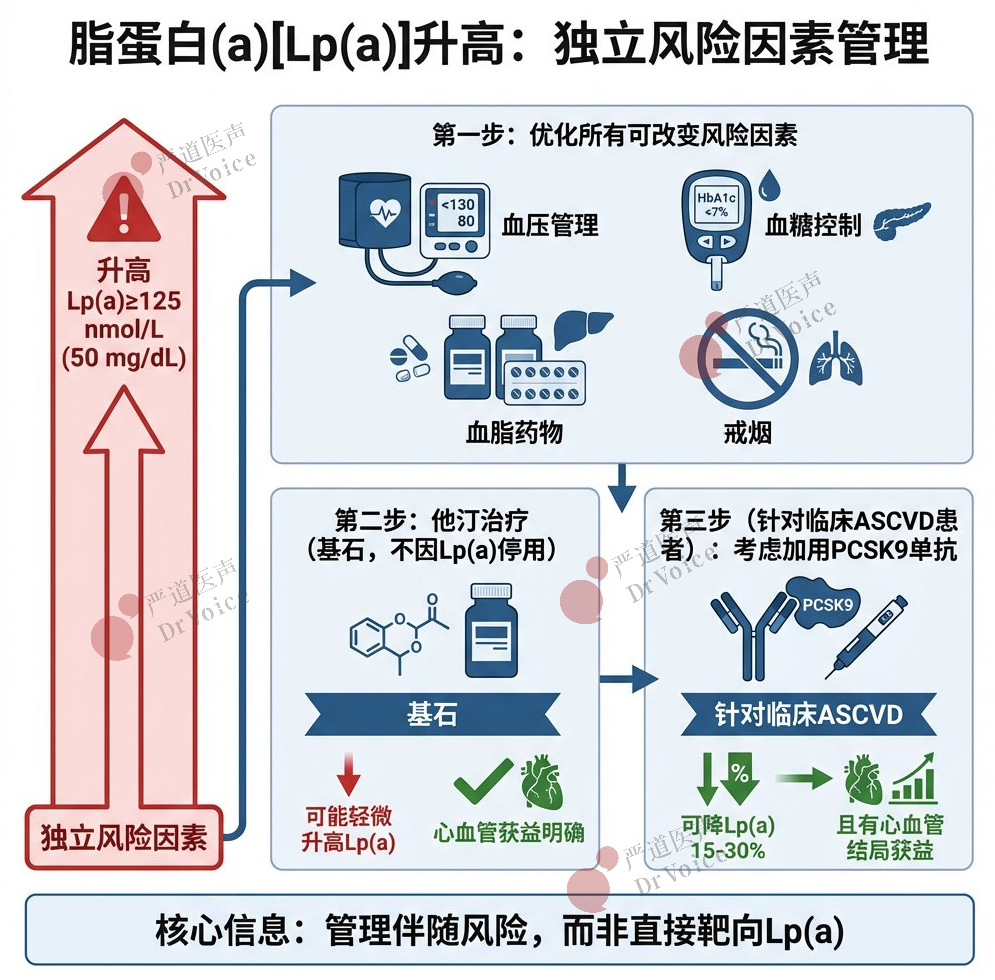
脂蛋白(a)升高患者的管理要点
60.筛查与定义:Lp(a)升高定义为≥125 nmol/L(或≥50 mg/dL)。它是独立的遗传性风险因素,其产生的相对风险与其他风险因素具有相乘效应。
61.管理基石:对于所有Lp(a)升高者,推荐尽早优化控制所有可改变的危险因素(如血脂、血压、血糖、生活方式)。
62.他汀治疗:他汀虽不降低甚至可能轻微升高Lp(a),但其心血管获益明确,不应因此停用他汀类药物。
63.联合治疗:对于临床ASCVD且Lp(a)升高者,若他汀治疗后未达LDL-C/非-HDL-C目标,可根据个体的风险和Lp(a)浓度,推荐加用已证实心血管获益的PCSK9单克隆抗体,此类药物可降低Lp(a)约15%至30%。

11
慢性肾病CKD患者的管理要点
64. CKD 3期及以上伴临床ASCVD:推荐采用高强度他汀治疗,可联用依折麦布和/或PCSK9单抗,目标LDL-C降低≥50%,且LDL-C<55 mg/dL(1.4 mmol/L),非-HDL-C<85 mg/dL(2.2 mmol/L)。
12
他汀相关肌肉症状(SAMS)的管理
65.正确诊断:需详细评估,排除其他原因(如甲状腺疾病、维生素D缺乏、其他药物、过度运动等);对于存在严重肌痛或肌无力的患者,建议采用客观的肌肉力量临床测量方法以及肌酸激酶(CK)检测,以评估病情的严重程度。
66.处理原则:①尝试调整他汀种类或剂量(如换用亲水性他汀、降低剂量)。②确保患者理解他汀的获益与风险。
67.不耐受患者的治疗:对于确诊ASCVD或高风险且他汀不耐受者,不应放弃降脂治疗。应启用非他汀药物(依折麦布、PCSK9单抗、贝派地酸),它们均有心血管结局获益证据。
68.决策辅助:对于不确定是否需治疗的不耐受患者,CAC评分可辅助决策:CAC=0可能支持暂缓;CAC≥100 AU则支持启用非他汀治疗。
13
儿童、青少年与青年成人管理
69.早期干预理念:健康生活方式应从儿童和青少年开始。对于8岁及以上、LDL-C水平持续≥160 mg/dL(4.1 mmol/L)且表现符合家族性高胆固醇血症(FH),并且经过3至6个月生活方式管理后仍无充分应答的儿童和青少年,建议启动他汀类药物及其他必要的降脂治疗以降低LDL-C。
70.儿童FH治疗:对于HeFH儿童,若生活方式干预3-6个月后LDL-C仍≥160 mg/dL(4.1 mmol/L),可从≥8岁启动他汀治疗。目标是将LDL-C从基线降低≥50%,并控制在≤130 mg/dL;伴其他危险因素者可考虑≤100 mg/dL。
严道心得
《2026 ACC/AHA血脂异常管理指南》带来的不仅是具体建议的更新,更是一种管理理念的革新。它清晰地描绘了从胆固醇管理到血脂异常管理、从单一靶点到综合风险的演进路径。
最深刻的体会是精准与积极的平衡。指南通过PREVENT方程、风险增强因素、CAC评分构建了更精准的风险评估体系,避免了治疗不足或过度。
同时,基于强有力的临床试验证据,它又前所未有地积极:更低的LDL-C目标(<55 mg/dL甚至更低)、更广泛的联合治疗推荐(他汀+依折麦布/PCSK9单抗/贝派地酸成为常规选项)、更早的干预窗口(关注青年甚至儿童)。这要求临床医生必须更新知识库,熟练掌握新型药物,并勇于在符合条件的患者中实践这些更强化但获益明确的方案。
如何将复杂的风险评估工具融入繁忙的临床工作?如何克服治疗惰性并提高非他汀药物的可及性?如何管理Lp(a)等新兴风险标志物?这些既是挑战,也是我们作为心血管医师持续改进临床实践的方向。
这份指南要求我们成为更精准的风险评估者、更积极的降脂治疗者、更耐心的患者沟通者,最终为患者提供更科学、更个体化、也更有效的ASCVD防治策略。