健心知著
2026.05.06
第535期

基于胰岛素抵抗指数与CCTA高危斑块特征的联合模型:精准预测冠心病残余风险的新突破

刘健、赵妍、彭欣
北京大学人民医院
健心荐语
冠状动脉CT血管造影(CCTA)虽已广泛应用于冠脉斑块的解剖学评估,但如何整合代谢性风险指标以提升对主要不良心血管事件(MACE)的预测效能,一直是临床待解难题。本研究首次系统比较了四种胰岛素抵抗(IR)替代指标(TyG、TyG-BMI、AIP、METS-IR)与CCTA高危斑块(HRP)特征的关联,并构建了将IR指数与CCTA影像标志物(HRP、脂肪衰减指数(FAI))联合的复合模型。该模型预测MACE的AUC达0.82,显著超越任何单一指标,为已确诊冠心病患者的残余风险分层提供了廉价、可及的新工具,并揭示了“代谢功能障碍驱动斑块失稳”的病理机制。
文章介绍
本研究由复旦大学附属中山医院心内科、放射科及上海联影智能联合完成,发表于MedComm(2026年),是一项单中心回顾性研究,纳入1271例接受CCTA检查的住院患者(745例确诊冠脉粥样硬化),探讨了四种经验证的IR指数与CCTA量化高危斑块之间的关联,并在中位48个月的随访中验证了其对MACE的独立预测价值与联合预测效能。
研究方法
研究设计:单中心回顾性队列研究,纳入2018年1月至2023年12月间因临床指征住院并完。
研究对象与分组:最终纳入1271例患者,其中526例无冠状动脉斑块,745例存在冠状动脉粥样硬化斑块。在745例有斑块患者中,704例随访期间未发生心血管事件,41例发生心血管事件。
IR指标评估:基于空腹血糖、甘油三酯、高密度脂蛋白胆固醇和BMI等常规实验室及体格指标,计算TyG指数、TyG-BMI、AIP和METS-IR。这些指标均为非胰岛素依赖的IR替代指标,适合在真实世界临床数据中进行大样本风险评估。
CCTA影像采集与分析:使用256排CT,遵循标准化方案(含β受体阻滞剂预给药优化图像质量)。采用锁定版深度学习全自动分析软件(uAI-CoronaryCTA v3.0)完成斑块定量及脂肪衰减指数(FAI)提取,排除因运动伪影、严重钙化或对比剂充盈不佳而无法诊断的检查。
高危斑块(HRP)定义:系统评价四项不良斑块特征——正性重构(PR,重构指数≥1.1)、低衰减斑块(LAP,<30 HU)、点状钙化(SC,任意径<3 mm的离散钙化灶)、餐巾环征(NRS)。HRP定义为存在≥2项上述特征。同时量化各类斑块体积(钙化、纤维、纤维脂肪、低衰减、非钙化)。
FAI测量:在每支主要冠脉的标准化40 mm近段节段分析血管周围脂肪组织(-190至-30 HU),量化冠周炎症水平。
临床随访:主要复合终点为MACE,包括心原性死亡、非致死性心肌梗死、因不稳定心绞痛或急性心衰住院。中位随访48个月(IQR:36–60月)。
统计方法:使用Pearson或Spearman相关系数分析IR指数与斑块特征间的关联;Cox比例风险回归(分层为未校正、校正年龄性别、进一步校正临床变量三档模型)评估各IR指数与MACE的风险比及95%置信区间,并以限制性立方样条分析剂量–反应关系;计算受试者工作特征曲线下面积(AUC)评估单一生物标志物及联合模型的预测性能。采用双侧检验,以P<0.05为显著性水准。
研究结果
图1展示了研究对象筛选流程。研究最初纳入1733例接受CCTA检查的住院患者,经排除炎症/自身免疫状态、既往血运重建、CCTA缺失或图像质量差、IR指数缺失及失访者后,最终纳入1271例患者。最终队列中,526例无冠状动脉斑块,745例存在冠状动脉斑块;有斑块人群进一步分为无心血管事件组(n=704)和心血管事件组(n=41)。
图1 研究流程图
从总体人群看,1271例患者平均年龄为61.24±13.44岁,男性734例,占57.80%;平均BMI为25.71±16.48 kg/m²,平均左室射血分数为61.90±12.57%,平均FAI为−79.10±7.79 HU。有冠状动脉粥样硬化者占745例(58.62%)。与无斑块者相比,有斑块患者传统心血管危险因素负担更重,包括高血压、糖尿病和吸烟史比例更高;但LDL-C水平和PCSK9抑制剂使用情况两组无显著差异,提示该研究关注的是传统LDL-C之外的“残余风险”因素。
进一步聚焦745例有冠状动脉斑块患者,表1按是否发生MACE比较了基线特征。该亚组平均年龄65.21±12.18岁,男性469例,占63.04%;平均高危斑块数量为1.35±1.41,平均FAI为−78.30±7.57 HU。随访中发生事件者年龄明显更大(69.90±11.58岁 vs. 64.93±12.17岁,P=0.0145),但性别、BMI、高血压、糖尿病、吸烟、LDL-C以及阿司匹林、P2Y12抑制剂、他汀、PCSK9抑制剂和SGLT2抑制剂使用比例均无显著差异。也就是说,事件组与非事件组在许多传统因素和治疗背景上并没有显著分离,这为后续强调代谢指标和CCTA影像表型的增量价值提供了背景。
在代谢和炎症指标方面,事件组表现出更不利的心代谢状态。事件组HDL-C更低(39.84±10.40 mg/dL vs. 47.74±12.27 mg/dL,P=0.0001),空腹血糖更高(120.10±38.41 mg/dL vs. 103.76±36.11 mg/dL,P<0.0001),hs-CRP更高(5.61±12.16 mg/L vs. 2.03±11.75 mg/L,P=0.0082),左室射血分数更低(53.75±15.67% vs. 61.42±11.07%,P=0.0001)。在4种IR指数中,事件组TyG指数(8.95±0.59 vs. 8.73±0.66,P=0.0280)、AIP(0.54±0.29 vs. 0.43±0.31,P=0.0153)和METS-IR(41.11±7.84 vs. 40.14±30.18,P=0.0428)均显著升高,而TyG-BMI无显著差异(225.15±39.33 vs. 229.35±169.31,P=0.3836)。
在CCTA影像指标方面,事件组斑块负荷更“危险”。事件组高危斑块数量明显更多(2.39±1.91 vs. 1.29±1.35,P<0.0001),FAI数值更高、即衰减值更接近零(−74.11±6.88 HU vs. −78.54±7.54 HU,P=0.0003),提示血管周围炎症信号更明显。各类斑块体积也均更大,包括钙化斑块体积(148.62±201.96 vs. 63.27±129.90 mm³,P=0.0014)、纤维斑块体积(217.17±231.13 vs. 99.07±147.88 mm³,P<0.0001)、纤维脂质斑块体积(169.30±143.74 vs. 89.60±115.96 mm³,P<0.0001)、低衰减斑块体积(31.39±33.20 vs. 21.62±33.42 mm³,P=0.0080)和非钙化斑块体积(417.85±364.13 vs. 210.28±268.50 mm³,P<0.0001)。这些结果说明,发生事件者不仅代谢状态更差,而且影像学上存在更多高危、脂质丰富、非钙化的易损斑块。
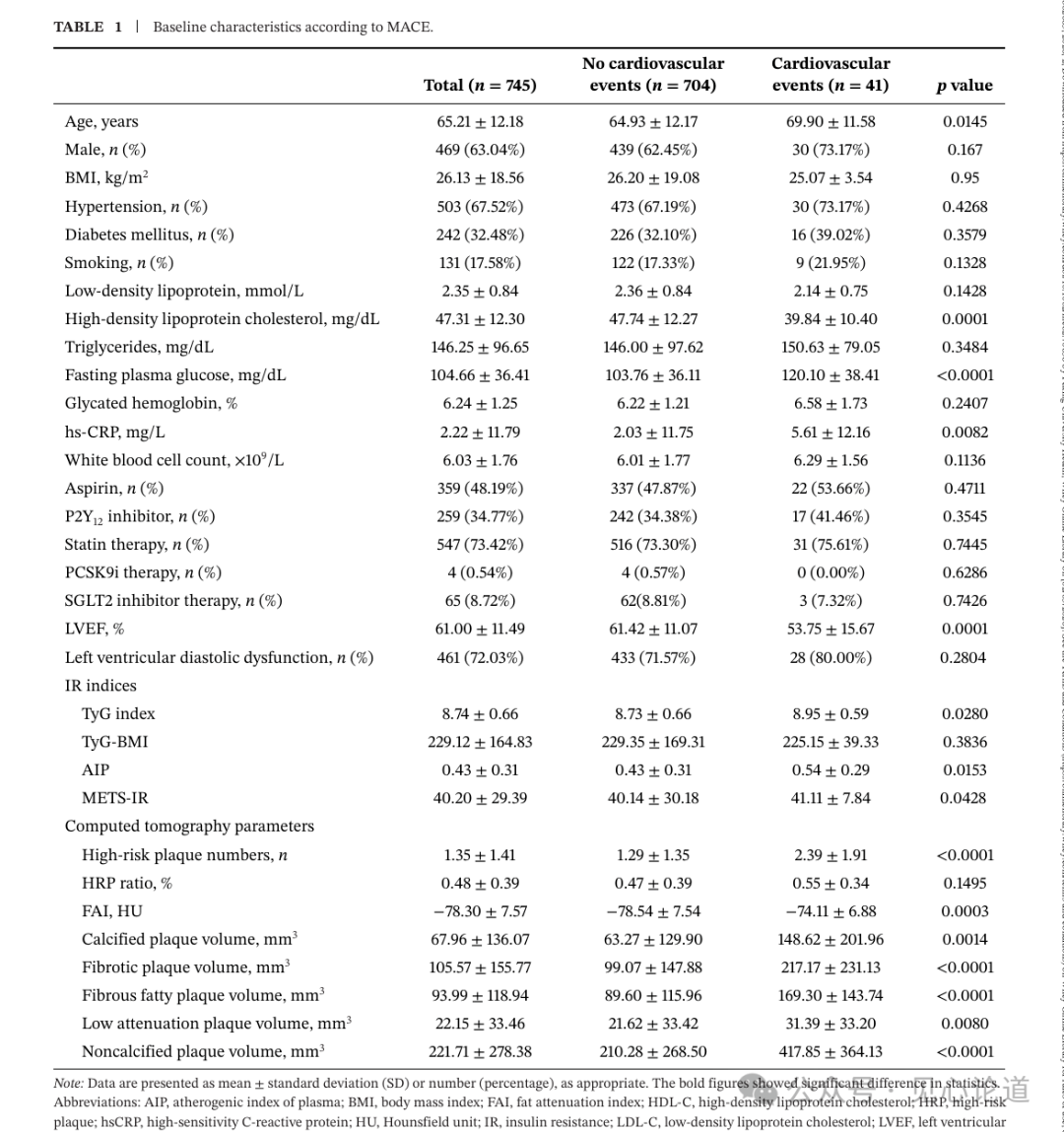
表1 按MACE发生情况分组的基线特征
在有无冠状动脉粥样硬化斑块的比较中,有斑块患者的4种IR指数均显著高于无斑块患者:TyG指数(8.74±0.66 vs. 8.62±0.61,P=0.0006)、TyG-BMI(229.12±164.83 vs. 217.05±114.07,P<0.0001)、AIP(0.43±0.31 vs. 0.38±0.32,P=0.0005)和METS-IR(40.20±29.39 vs. 38.13±18.65,P=0.0001)。这提示胰岛素抵抗负荷与冠状动脉粥样硬化存在密切关系。
图2进一步展示了4种IR指数与斑块数量、斑块组成和高危特征之间的相关性。就高危斑块负荷而言,4种IR指数均与HRP数量呈正相关:TyG指数r=0.13、TyG-BMI r=0.16、AIP r=0.13、METS-IR r=0.18,均P<0.0001;与HRP比例也均呈正相关:TyG指数r=0.14、TyG-BMI r=0.15、AIP r=0.15、METS-IR r=0.15,均P<0.0001。相比之下,IR指数与总斑块数量、总体斑块负荷之间的相关性较弱或不显著,提示IR更可能指向“斑块质量/易损性”,而不只是斑块有没有或斑块总量多少。
从斑块成分看,IR指数与脂质丰富、早期易损的斑块成分关系更密切。4种IR指数均与纤维脂质斑块体积正相关,其中TyG指数r=0.14、TyG-BMI r=0.20、AIP r=0.15、METS-IR r=0.22;也均与低衰减斑块体积正相关,其中TyG指数r=0.17、TyG-BMI r=0.22、AIP r=0.18、METS-IR r=0.23;与非钙化斑块体积也呈正相关。相反,它们与钙化斑块体积多呈弱负相关,与纤维斑块体积相关性不明显。这一结果支持“代谢异常更倾向于推动脂质性、非钙化性、易损性斑块形成”的解释。
从具体高危特征看,4种IR指数均与低衰减斑块(LAP)和正性重构(PR)呈正相关,尤其是PR在4种指标中均达到统计学显著;而与点状钙化(SC)和餐巾环征(NRS)无明显相关。FAI方面,仅METS-IR与FAI呈显著正相关(r=0.10,P=0.0057),TyG、TyG-BMI和AIP与FAI关系不明显。这提示METS-IR可能更能捕捉BMI、血糖、血脂共同构成的代谢炎症负荷。

图2 IR指数与斑块特征的相关性
图3从分布角度验证了上述相关性结果。按照不同IR指数水平分层后,HRP≥1的患者中较高IR水平所占比例更大。具体而言,HRP数量分布在TyG指数(P=0.0197)、TyG-BMI(P=0.0031)、AIP(P=0.0358)和METS-IR(P<0.0001)分层中均存在显著差异,说明无论采用哪一种IR替代指标,IR升高均与更高的高危斑块出现概率有关。
正性重构方面,4种IR指数同样均显示显著差异:TyG指数P=0.0011,TyG-BMI P=0.0008,AIP P=0.0001,METS-IR P=0.0034。低衰减斑块方面,TyG-BMI(P=0.0166)和METS-IR(P=0.0008)达到统计学显著,而TyG指数(P=0.0958)和AIP(P=0.1051)未达到显著。结合图2可理解为:IR与“高危斑块整体”和“正性重构”关系较稳定,但与LAP的关系在不同指标之间存在差异,BMI相关综合指标可能对LAP更敏感。
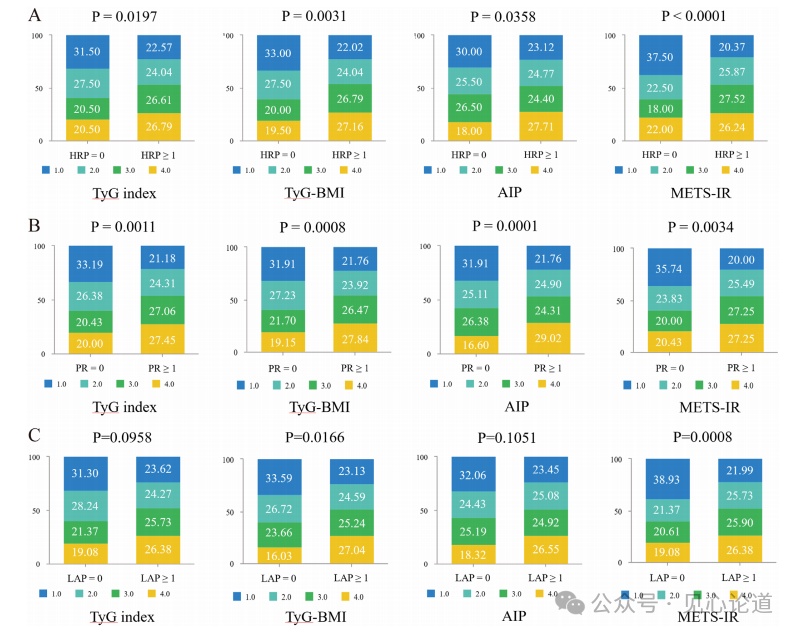
图3 不同IR指数水平下HRP及HRP特征的分布
随访期间共有41例患者发生MACE(5.50%),包括8例心源性死亡、6例非致死性心肌梗死、5例非致死性卒中、18例不稳定型心绞痛住院和4例急性心力衰竭。图4展示了随访期间发生与未发生心血管事件患者的代表性CCTA影像及IR指数差异:发生事件者IR指数更高,并存在PR、LAP、SC、NRS等多个高危斑块特征;未发生事件者IR指数较低,未见明显高危斑块特征。
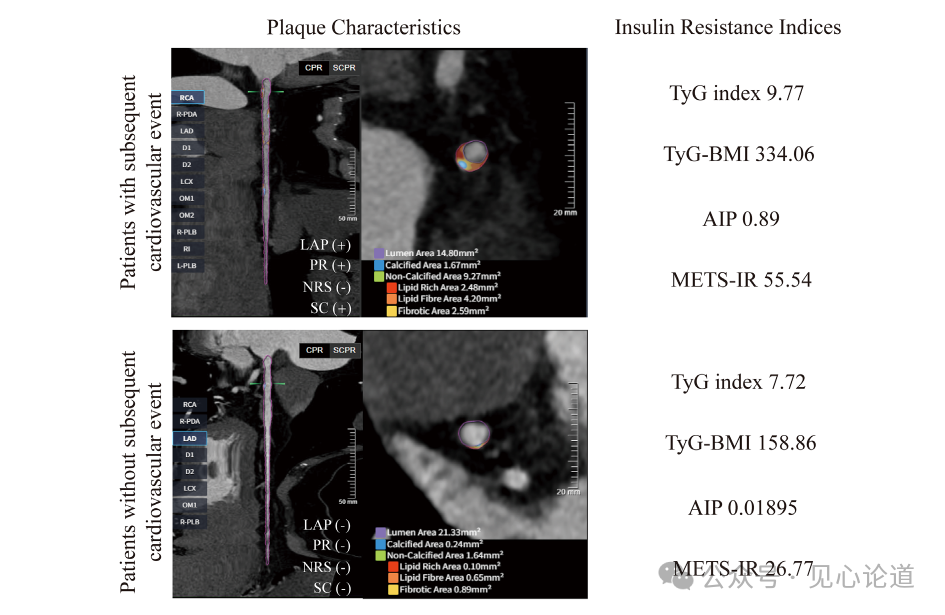
图4 发生与未发生心血管事件患者的代表性病例
表2显示了不同IR指数四分位与MACE风险之间的Cox回归结果。在完全校正模型中,与最低四分位相比,最高四分位TyG指数、AIP和METS-IR均可独立预测MACE,HR分别为3.95(95% CI:1.14–13.70,P=0.0307)、7.40(95% CI:2.17–25.23,P=0.0014)和4.46(95% CI:1.26–15.82,P=0.0205)。TyG-BMI最高四分位也呈风险升高趋势,但未达到统计学显著性(HR=3.25,95% CI:0.89–11.90,P=0.0756)。限制性立方样条分析进一步提示,TyG指数和AIP与MACE风险近似呈线性剂量反应关系。
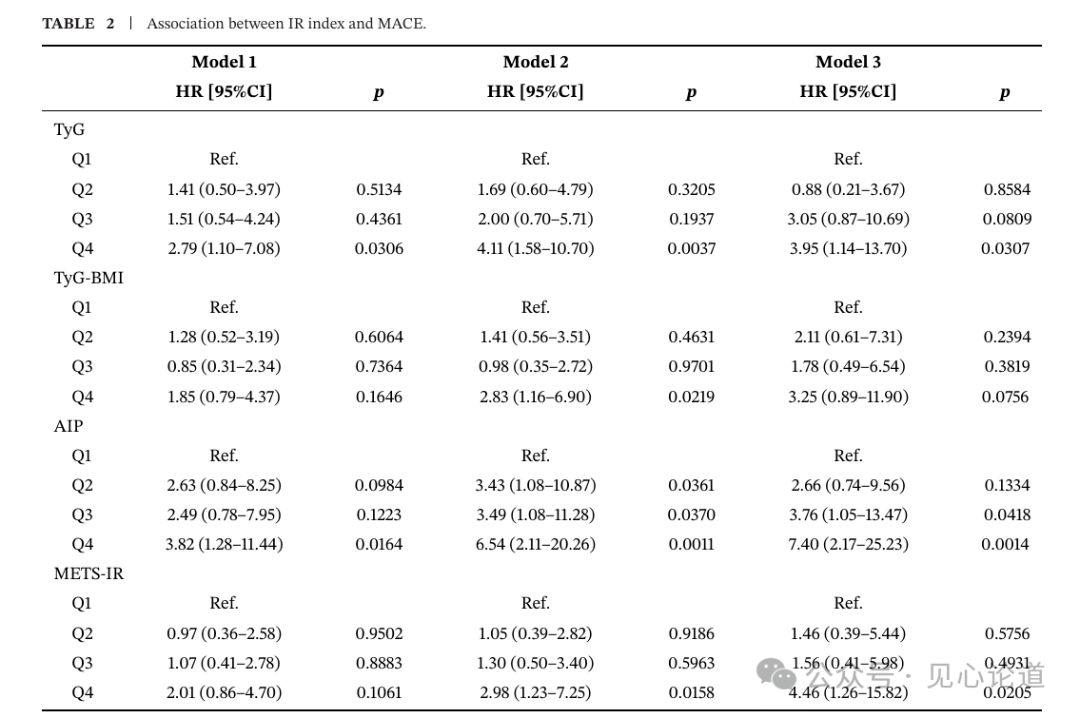
表2 IR指数与MACE风险的关联
表3和图5比较了各指标预测MACE的效能。单一IR指数的AUC为0.54–0.61,其中AIP最高(AUC=0.61),TyG指数为0.60,METS-IR为0.59,TyG-BMI为0.54。影像指标中,高危斑块数量的AUC为0.69,FAI的AUC为0.67。最重要的是,将HRP、FAI和4种IR指数整合后的联合模型AUC达到0.82(95% CI:0.77–0.87,P<0.0001),明显优于任何单一代谢或影像指标。
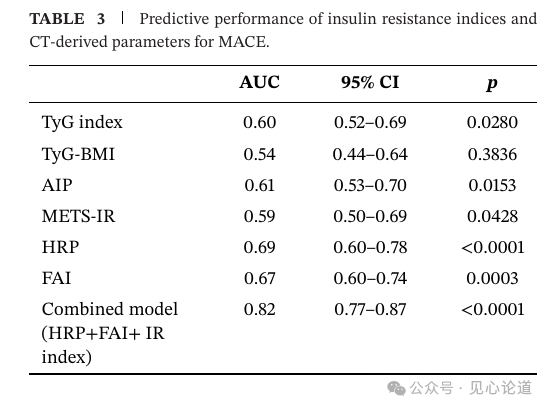
表3 IR指数与CT衍生参数预测MACE的效能
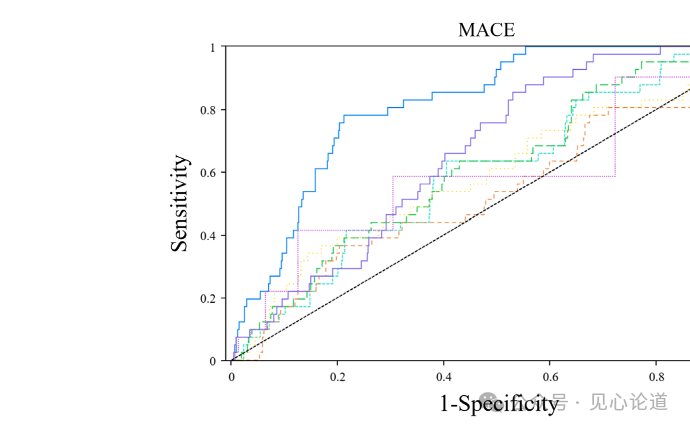
图5 各指标及联合模型预测MACE的ROC曲线
结 论
在已确诊冠心病的患者中,四种简易且可及的IR替代指数(TyG、AIP、METS-IR)与高危斑块特征密切相关并可独立预测MACE。将这些代谢指标与CCTA斑块负荷及冠周炎症成像(FAI)整合,可显著提升对残余心血管风险的预测能力。该研究为“代谢紊乱驱动斑块不稳定性”提供了新颖机理洞见,并为临床提供了一种精准、可推广的风险分层手段。
讨论
本研究的核心价值在于:
① 从“危险因素”走向“易损斑块机制”:既往IR更多被视为心血管事件的流行病学危险因素,本研究借助CCTA斑块定量和FAI,将IR与高危斑块、低衰减斑块、非钙化斑块及血管周围炎症联系起来,强化了“代谢异常—斑块易损—临床事件”的机制链条。
② 临床可推广性较强:TyG、AIP、METS-IR等指标均可由常规空腹血糖和血脂指标计算,不依赖胰岛素检测或复杂代谢夹钳实验,适合在真实世界队列和临床风险分层中应用。
③ 联合模型优于单一指标:单个IR指数的预测能力有限,但与HRP和FAI联合后,AUC提升至0.82,说明代谢指标更适合作为影像风险分层的补充,而不是替代CCTA。
④ 不同IR指数反映的病理侧重点不同:AIP对MACE的预测最强,可能更直接反映TG/HDL-C失衡和致动脉粥样硬化脂蛋白环境;TyG表现稳定;METS-IR整合BMI和HDL-C,可能更能捕捉代谢炎症负荷;而TyG-BMI在完全校正后未达到统计学显著性,提示BMI相关指标可能受到体成分和人群异质性的影响。
局限性:本研究为单中心回顾性研究,外部推广性仍需验证;IR评估未采用高胰岛素-正常血糖钳夹等直接测量方法;事件数仅41例,部分亚组和非线性分析的统计效能有限。未来可在多中心前瞻性队列中验证联合模型,并进一步评估动态IR变化、降脂/降糖治疗干预及FFR-CT等功能学影像参数是否能继续提升风险预测。