
本期的心资讯将详解刚刚发表在心血管权威杂志JACC上的三篇非常有价值的文章,相信对每个心血管医生都会有所裨益。
▲全方位对比欧美双联抗血小板指南的异同,个体化治疗是共同的方向
▲10年随访结果提示,左主干病变植入药物支架相对外科搭桥死亡率更高
▲二尖瓣脱垂引发的室性心律失常不可小觑,更是心源性猝死第三大原因
心血管研究的最新成果尽在本期“每周‘心’资讯”
点击文章底部阅读原文,可下载对应原文
JACC发文对比欧美双联抗血小板指南的异同(点击下载原文PDF)
双联抗血小板治疗(DAPT)是冠心病(CAD)患者药物治疗的基石。但是,如何制定最佳的DAPT方案却面临着许多挑战,包括如何选择最为合适的P2Y12抑制剂、如何确定最佳治疗时间以及如何根据每位患者的临床特点同时减少缺血和出血的风险。
针对这一问题,2016年,美国心血管学会/美国心脏协会(ACC/AHA)发布了冠心病患者的DAPT治疗时间指南;2017年,欧洲心脏病协会(ESC)也颁布了冠心病患者的DAPT指南。近日,JACC杂志发文从多个方面对这两个版本的指南进行了回顾和对比,并由JACC主编在线发表了近40分钟的语音述评。
风险分层:

美:DAPT评分可用于评估延长DAPT治疗的风险/获益;

欧:推荐使用DAPT和PRECISE-DAPT评分;
ACS患者,选择何种P2Y12受体抑制剂:

推荐替格瑞洛和普拉格雷优于氯吡格雷(IIa级);

推荐替格瑞洛和普拉格雷优于氯吡格雷(I级);
P2Y12抑制剂治疗时间:

未进行更新;

对行介入治疗的NSTE-ACS患者的早期治疗进行了推荐,以及对择期行PCI的高缺血风险、低出血风险的患者的术前治疗进行了推荐;
P2Y12受体抑制剂的相互转换:

未进行更新;

对换药的细节问题给出了具体推荐,包括ACS患者由氯吡格雷换为替格瑞洛,和由于药物副反应需要进行转换;
质子泵抑制剂的使用:

未进行更新;

推荐DAPT的患者使用PPI(I级);
稳定性冠心病患者PCI术后DAPT时间(见图1):

药物洗脱支架(DES)植入术后6个月,金属裸支架植入术后1个月;

DES植入术后6个月,无论支架类型,部分高出血风险患者植入DES后DAPT 1个月;
ACS患者PCI术后DAPT时间(见图1):

推荐低出血风险患者延长治疗时间(IIb级);

推荐既往心肌梗死的患者延长治疗时间,倾向于使用替格瑞洛(IIb级);
CABG患者DAPT时间(见图2):

未进行更新;

增加了相应部分的内容;
ACS患者计划药物治疗时DAPT时间(见图2):

推荐低出血风险患者延长治疗时间(IIb级);

推荐既往心肌梗死的患者延长治疗时间,倾向于使用替格瑞洛(IIb级);
非心脏外科手术患者的DAPT:

外科手术应在金属裸支架植入术后至少1个月、DES植入术后至少6个月进行(I级);

外科手术应在支架植入术后至少1月进行,不论支架类型(IIb级);近期心梗或有其他高缺血风险因素的患者,外科手术应在术后至少6个月后进行。部分患者可使用静脉抗血小板药物进行桥接治疗(IIa级);
服用口服抗凝药患者的抗血小板治疗:

未进行更新;

增加了相应部分的内容。
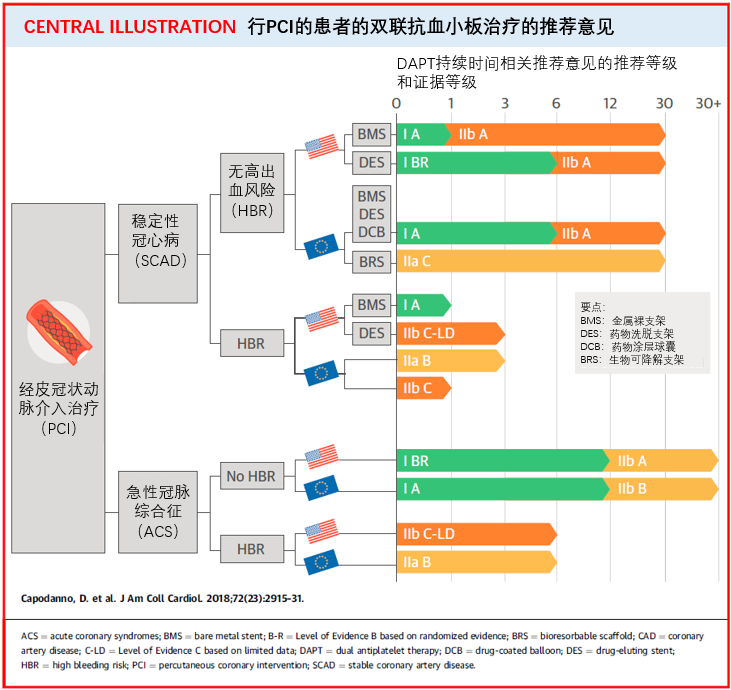
图1
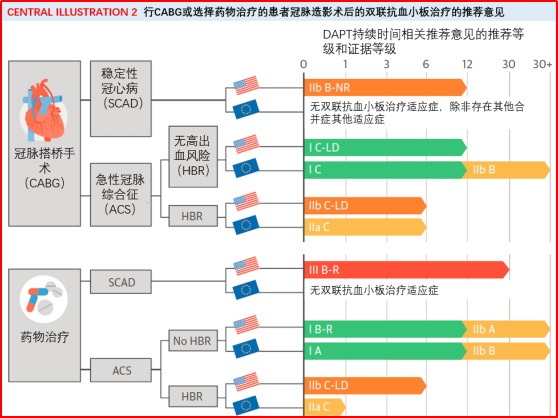
图2
总之:目前ACC/AHA和ESC关于DAPT的指南中针对P2Y12抑制剂选择和DAPT持续时间的推荐建议基本相似,而2016年ACC/AHA指南基本上围绕着DAPT的治疗持续时间的问题,但ESC的指南则关注面更为广泛,涉及了多个常见的特定临床情况中DAPT的使用。
其实,两个版本的指南较既往指南都有着一个共同的转变,即从由人群为基础的统一治疗方案转变为“以病人为中心”的个体化治疗方案,这是朝着“精准医疗”迈出的重要一步。
“精准医疗”旨在将每个人的基因、环境和生活方式的个体差异考虑在内,从而制定出最佳的治疗方案。期待未来有更多影响指南的临床研究帮助我们对患者进行更为个性化的管理。
10年随访结果提示,左主干病变植入药物支架,相对外科搭桥死亡率更高(点击下载原文PDF)
左主干病变在所有冠状动脉病变中具有最高的风险性。传统上外科搭桥(CABG)为首选,但由于内科介入治疗的发展,支架植入特别是药物涂层支架DES已经在很多中心成为左主干血运重建的治疗手段。
DES治疗左主干疾病是否安全呢?尤其是远期结果如何?
最新的EXCEL研究和NOBLE研究都对此问题进行了深入探究,但并未得到一致的结果,并且没有长期随访的数据能给出更有说服力的答案。
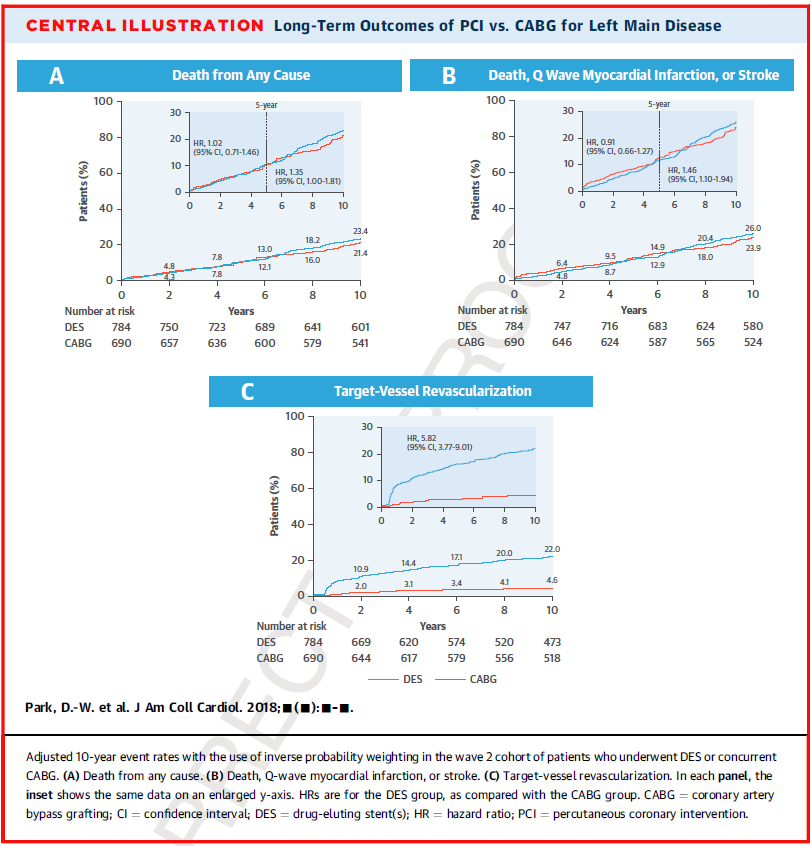
近日发表于JACC杂志的一项韩国峨山医学院Park教授牵头的MAIN-COMPARE的研究,通过长达10年的随访证实,对于左主干病变,虽然PCI和CABG的死亡及严重不良事件复合终点的总体发生率无明显差异,但是在应用药物涂层支架的亚组中,术后10年,DES组死亡风险及复合终点事件分别比CABG组高出35%和46%。
该研究是一项观察性注册研究,纳入了2240名无保护左主干病变的患者(PCI组n=1 102, CABG组n=1 138),主要观察的终点事件为死亡及包括死亡、Q波性心肌梗死、卒中和靶血管血运重建在内的复合终点,所有患者都至少随访10年(随访时间中位数为12年)。
随访结果显示,PCI组和CABG组的10年总体死亡(HR, 1.09,95% CI, 0.87-1.36)及复合终点事件发生率(HR, 1.16,95% CI, 0.93-1.43)大致相同,但是,PCI组的靶血管血运重建率是CABG组的四倍以上(HR, 4.07,95% CI, 3.43-6.44)。亚组分析中,植入金属裸支架的患者和CABG术后患者的预后无明显差异,而对比临床情况更为复杂的植入DES术后的患者和CABG术后患者的结局发现,二者术后5年内的临床预后类似,但是5年后DES组死亡风险及复合终点事件分别比CABG组高出35%和46%(HR: 1.35; 95% CI: 1.00 to 1.81) 及(HR: 1.46; 95% CI: 1.10 to 1.94)。
文章及其述评也指出:导致这种差异的原因可能为以下几点:
1.CABG可以对原位血管桥吻合口以前的近段及中段发生的动脉粥样硬化病变进展及斑块破裂起到保护作用
2.随着时间的推移,不良的事件可能更多的发生在非罪犯病变,而CABG完全的血运重建率相对于PCI要高,所以长期随访的优势更为明显
3.桥血管及支架可能都会发生退化,但桥血管的阻塞同支架晚期发生血栓的病理生理及临床结局是不同的,后者对死亡的影响更大些。
来自西奈山伊坎医学院的Usman Baber博士指出,该研究中所采用的多为第一代的DES,随着支架技术的发展,第二代DES的血栓发生率更低,PCI组的预后或许能得到进一步改善。
二尖瓣脱垂引发的室性心律失常不可小觑,更是心源性猝死第三大原因(点击下载原文)
二尖瓣脱垂(Mitral valve prolapse,MVP)是一种常见的先天性二尖瓣疾病,在人群中的患病率约为1%~3%,大多数都是在体检时偶然发现。超声心动上收缩期二尖瓣瓣叶向前位移>2 mm,并且伴有二尖瓣粘液样变性,导致舒张期最厚瓣叶的厚度至少达5mm 可明确诊断。
但二尖瓣脱垂并不是一种良性疾病。早在数十年前就有文献报道过,MVP与心源性猝死存在相关性。近日发表于JACC的一篇综述对二尖瓣脱垂相关猝死发生率、高危患者临床特征、病理机制以及诱发因素等方面进行了总结,全方位阐述了二尖瓣脱垂导致猝死的“前因后果”。
近年来有相关文献统计MVP相关的心源性猝死的发生率约为每年0.9%~1.9%,死亡的主要原因为室性心律失常。还有一项来自意大利的为期21年的前瞻性临床病理研究(纳入人群年龄<35岁)发现,MVP是心源性猝死患者中仅次于冠心病和右室发育不良的第三大最常见的心脏疾病,发病率为12%。
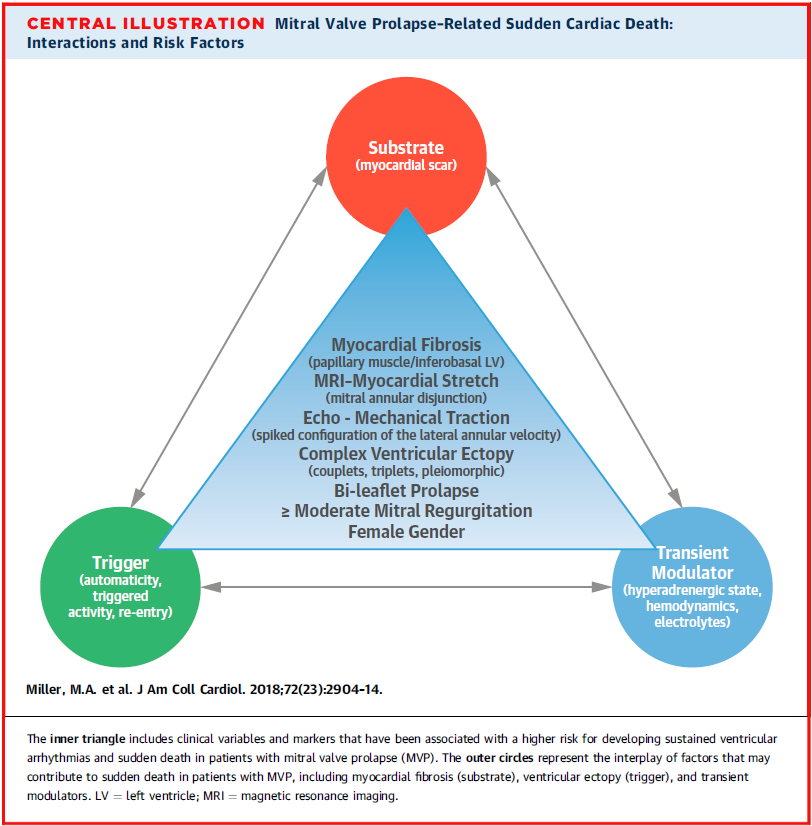
MVP相关心源性猝死的危险因素总结如下图,主要包括女性、中重度二尖瓣返流、二叶脱垂、复杂的心室异搏节律、心肌牵张(心脏MRI或超声)以及心肌纤维化等。
在心电图方面,大部分MVP相关心源性猝死患者的心电图表现为下壁导联(II, III, aVF)的双向T波或T波倒置。部分患者还存在室性期前收缩,尤其是异搏起源复杂的期前收缩。在超声心动图方面,目前认为二叶脱垂、二尖瓣返流是MVP患者发生心源性猝死的高危因素。对于二尖瓣二叶脱垂的患者预后如何的问题还存在争议。
一项来自梅奥诊所的关于不明原因心跳骤停的研究发现:24名院外心跳骤停的幸存者中有42%都存在二叶脱垂,而梅奥诊所的另一项研究又提示在MVP患者中,相较于单叶脱垂,二叶脱垂并不会增加死亡和植入除颤器的风险。此外,通过超声测量二尖瓣瓣环的运动速度也可以提示MVP患者发生心源性猝死的风险。例如,二尖瓣瓣环运动速度>16cm/s,患者的恶性室性心律失常的风险就显著高于<16cm/s的患者(67%vs.22%;p< 0.08)。在心脏核磁方面,核磁所提示的心肌纤维化以及二尖瓣瓣环断裂也是心源性猝死的危险因素。
综述指出,在MVP相关心源性猝死的患者中,最突出的两个发现就是心肌的纤维化和室性异搏,目前认为这两点分别是心源性猝死的基础条件和诱发因素。心肌纤维化最常发生于左心室下外侧基底部或乳头肌,可能是由脱垂的瓣叶机械牵拉所造成的。
目前欧美关于室性心律失常以及心源性猝死的指南中尚无关于二尖瓣脱垂的具体推荐,但认为对于多源性室性心律失常的MVP患者的管理需谨慎,建议进行心电监护;β受体阻滞剂是治疗有症状或无症状的非持续性或持续性室性心律失常的首选一线药物;并且建议患者避免服用咖啡因、酒精、烟草或其他能提高儿茶酚胺水平的兴奋药物。
射频消融治疗室性心律失常和外科瓣膜修复术缓解心肌受到的牵拉可以作为治疗的手段,但是目前没有证据支持高危二尖瓣脱垂的患者植入除颤器能够改善预后。
未来还需要进行更多研究以促进我们对MVP相关心源性猝死的具体机制的理解并验证现有危险因素,帮助明确有效的一级预防干预措施。
感谢大家关注每周“心”资讯,我们下周再见。
策 划:刘 巍 严道医声网
内容提供:刘 巍 席子惟
文字编辑:张晓静 吴 玲
后期制作:子 琪 蒋京花 杨 薇
