心脏性猝死(SCD)是指急性症状发作后1小时内发生的以意识突然丧失为特征的由心脏原因引起的自然死亡,具有发病突然、进展迅速、病死率高等特点。近年来,我国随着心血管病发生率的增高,心脏猝死的发病率也明显增加。ICD能够有效除颤,是预防SCD最有效的方法。传统ICD植入方法为经静脉植入,但是会出现感染、心包积液、气胸、导线穿孔/脱位、心内膜炎等一系列并发症。S-ICD无需静脉路径及心腔内电极放置,可以实现全皮下植入。同时,S-ICD在解剖标志下进行,无需进行X线透视,且创伤和切口较小,能够有效改善美观、降低感染发生率。2019年1月14日,首都医科大学附属北京安贞医院心内六科完成两例S-ICD植入。

Case1 病例简介
病情概要
患者为48岁女性,2019年1月7日因“心肺复苏后6天”入院。入院前患者为无诱因突发意识不清,牙关禁闭,无肢体抽搐,尿失禁,家属立即给予胸外心脏按压及人工呼吸,急诊当地120接诊后,显示室颤,给予电除颤一次转为窦性心律,在急诊科再次出现室颤,电除颤一次,转为窦性心律。入院后结合患者症状体征以及心电图、心脏彩超等辅助检查,诊断为心肺复苏术后、心室颤动、肥厚性心肌病、二尖瓣机械瓣置换术后、左室流出道疏通术后、贫血。
本例病例特点分析
1. 该患者6日前无诱因突发室颤,出现随意识不清、牙关紧闭等症状,为心脏性猝死二级预防。
2. 肥厚性心肌病4年,室间隔与左室后壁非对称性增厚,超声所见:室间隔16~18mm,“毛玻璃样变”、运动偏低。
3. 未见心动过缓,无除颤后起搏器依赖。
4. 患者为48岁,较为年轻,CT结果见支气管感染并肺气肿表现,因此为避免发生感染,不易选择需导线长期植入的经静脉ICD除颤。
综合以上原因,体表心电图筛查并与患者家属沟通后,采用植入式心律转复除颤器(S-ICD)替代传统ICD。
手术过程
手术过程中采用局麻+深度静脉麻醉,切口位置于左侧第4肋间,沿腋中线走行。切开后钝性分离皮下组织至筋膜层,直至背阔肌与前锯肌间隙,制作囊袋以容纳装置。于剑突下切开皮肤2cm,分离皮下组织至筋膜层,通过隧道针将电极导线从囊袋送至剑突切口,后固定电极中段。通过隧道针将电极导线牵至胸骨上方,固定电极头部。连接脉冲发生器,置于囊袋内,庆大霉素冲洗术区及囊袋后,逐层缝合。术区覆盖纱布、包扎、弹力绷带加压包扎。
手术圆满成功,历时50分钟。术中诱颤一次成功,S-ICD正确识别并一次65焦耳除颤成功,转为窦律。
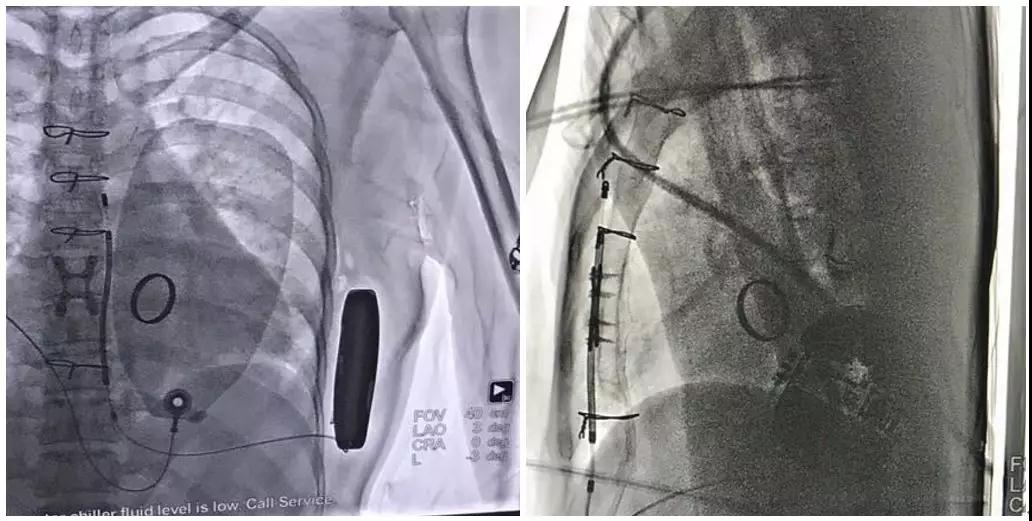
术后影像
Case2 病例简介
病情概要
患者青年男性,先心病,大动脉转位(S.L.L),右旋心,左侧房室瓣机械瓣置换术后,III度AVB,DDD起搏器术后(左侧)。入院前1周出现室颤,心肺复苏成功后转入我院。入院后结合患者症状体征以及心电图、心脏彩超等辅助检查,诊断为室性心律失常、室性期前收缩、阵发性室性心动过速、室颤、III度房室传导阻滞、永久起搏器植入术后、先心病、矫正型大动脉转位、左心衰。
本例病例特点分析
1. 该患者3个月前无诱因突发室颤,出现随意识不清、牙关紧闭等症状,为心脏性猝死二级预防。
2. III度房室传导阻滞、永久起搏器植入术,多源性室性早搏、可见成对短阵室性心动过速。
3. 先天性心脏病,矫正型大动脉转位、左侧房室瓣关闭不全,左侧房室瓣置换术后。
4. 左心室心腔扩大、室壁重构,整体功能重度受损。
5 患者年龄仅为30岁,功能性左室射血分数为18%,为保证患者生活质量,避免经静脉ICD除颤导线长期植入体内再次发生感染,不易选择需导线长期植入的经静脉ICD除颤。
综合以上原因,体表心电图筛查经评估可以耐受植入式心律转复除颤器(S-ICD),与患者及家属协商后,决定采用S-ICD。
选择&思考
1. 原有起搏器,腔内ICD,需要拔除原有电极,耗费时间长、有风险,原起搏器虽然只能VVI起搏,但还剩余10余年电量,且心室电极位于功能性右室。
2. 导线选择左侧:术前各项测试,左侧3个向量均不通过,而右侧有2个向量符合,电极只能放于右侧胸骨旁。
3. 术前测试原有起搏器对SICD的影响,术中观察除颤对原起搏器的影响,结果满意。
在选择SICD时的其它考虑:(1)与起搏器无相互感知的影响。在术前筛查时,我们按照国外同行的建议,在起搏器在高输出、高频率、单极、双极起搏情况下进行筛查。(2)电极及SICD位置选择上,参考了筛查结果(导线在胸骨病左侧不通过、导线在右侧可以通过,机壳左右放置都可),除颤阈值的考虑(机壳植入在左边,除颤线圈在胸骨柄右侧,结合患者特殊的解剖结构,除颤能够包裹到的心脏更大的面积)。
手术过程
手术过程中采用局麻+深度静脉麻醉,切口位置于左侧第4肋间,沿腋中线走行。切开后钝性分离皮下组织至筋膜层,直至背阔肌与前锯肌间隙,制作囊袋以容纳装置。于剑突下切开皮肤2cm,分离皮下组织至筋膜层,通过隧道针将电极导线从囊袋送至剑突切口,后固定电极中段。通过隧道针将电极导线牵至胸骨上方,固定电极头部。连接脉冲发生器,置于囊袋内,庆大霉素冲洗术区及囊袋后,逐层缝合。术区覆盖纱布、包扎、弹力绷带加压包扎。
手术圆满成功,历时50分钟。缝合囊带后以50HZ诱发室颤,心室率波动于170-200次/分,S-ICD识别无误后,予65J除颤,未成功。S-ICD再次识别后予80J除颤成功后转为窦性心律,测试除颤阻抗为70Ω,考虑患者射血分数仅为18%,不予再次诱导除颤。
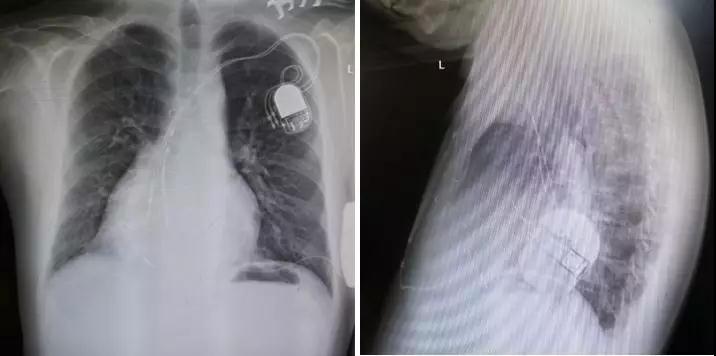
术后影像
